Брой 10/2012
Д-р Ст. Иванов, д-р А.Александров, доц. Д. Гочев
ВМА София
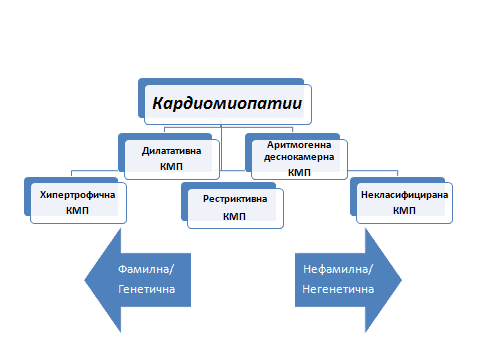
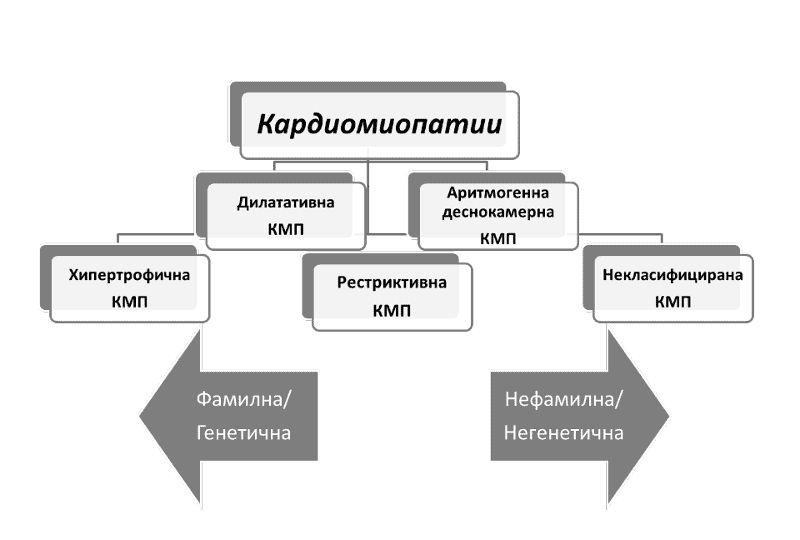
Кардиомиопатиите са хетерогенна група заболявания на сърдечния мускул и са водеща причина за внезапна сърдечна смърт (ВСС) след исхемичната болест на сърцето. Според дефиницията на Европейското кардиологично общество последните са „миокардно нарушение, при което сърдечният мускул е структурно и функционално абнормален, при липса на коронарна артериална болест, хипертония, клапно заболяване и вродено сърдечно заболяване, които може да доведат до наблюдаваното миокардно нарушение”. Групират се в пет специфични морфологични и функционални фенотипа: хипертрофична, дилатативна, аритмогенна деснокамерна, рестриктивна и некласифицирана. Всеки фенотип може да се подраздели на фамилна и не-фамилна форма. Едни и същи заболявания може да имат различна фенотипна изява и съответно да се отнесат към различна група (амилоидоза, болест на Фабри и др.).
Фигура 1
Обобщено представяне на класификацията на кардиомиопатиите на Европейското кардиологично общество (КМП – кардиомиопатия)
ХИПЕРТРОФИЧНА КАРДИОМИОПАТИЯ
Хипертрофичната кардиомиопатия (ХКМП) се дефинира като наличие на увеличена дебелина на стените или маса на вентрикулите при липса на обременяващи състояния (хипертония, клапно заболяване). Интрамиокардните натрупвания не са изключващ критерий в тази класификация.
Честота е около 1:500, като ВСС е в основата на 50% от смъртните случаи. ХКМП е най-честата причина за внезапна сърдечна смърт при спортисти.
Тъй като много от пациентите не преживяват първия си епизод на камерна аритмия, е удачно да се идентифицират болните с повишен риск за аритмии, преди те да са настъпили. На всички пациенти с ХКМП трябва да се предложи ежегодно проследяване, състоящо се от:
Анамнеза и физикален статус
Междинна фамилна анамнеза
12-канална ЕКГ
Ехокардиография
Холтер ЕКГ (24-48 часа)
Стрес тест – за реакция на артериалното налягане
Настоящите алгоритми идентифицират по-голямата част от високорисковите пациенти, но до 3% от случаите на внезапна смърт настъпват без наличие на прогностични фактори. Дефинират се седем главни и 5 възможни рискови фактора (таблица 1).
|
Главни рискови фактори |
Възможни при определени пациенти |
|
|
Предишен сърдечен арест (КМ) |
Предсърдно мъждене |
|
|
Спонтанна продължителна КТ |
Миокардна исхемия |
|
|
Фамилна анамнеза за ВСС |
Обструкция на изходен тракт на ЛК |
|
|
Неясен синкоп |
Високорискова мутация |
|
|
ЛК дебелина ≥ 30 мм |
Интензивна физическа активност |
|
|
Абнормна реакция на АН при усилие |
||
|
Непродължителна спонтанна КТ |
||
АН – артериално налягане; ВСС – внезапна сърдечна смърт; КМ – камерно мъждене; КТ – камерна тахикардия; ЛК – лява камера.
Пациентите, отговарящи на следния профил, имат по-ниска честота на внезапна сърдечна смърт:
-
Без нито един рисков фактор
-
Без или леки симптоми на сърдечна недостатъчност
-
Ляво предсърдие ≤ 45 мм
-
Дебелина на лявата камера < 20 мм
-
LVOT градиент < 50 ммНг
Имайки предвид честотата на внезапна смърт на фона на значимо физическо натоварване, на пациентите с ХКМП се препоръчва да не участват в състезателни спортове и да се избягват интезивна физическа активност, водеща до рязко натоварване (като спринтиране), тежки изометрични упражнения (вдигане на тежести) и продължителни тренировки (маратонско бягане).
Имплантируемият кардиовертер дефибрилатор (ICD) е основен метод на профилактика на ВСС при болни с ХКМП. Ролята на антиаритмичните медикаменти е ограничена до адювантна терапия при пациенти с ICD (имплантируем кардиовертер дефибрилатор), които имат чести аритмии, и като алтернатива на ICD при високорискови пациенти, които не са кандидати или отказват имплантация на ICD. Амиодарон е препоръчаният медикамент в случая.
Препоръки на ESC/ACC/AHA (Еuropean Society of Cardiology/American College of Cardiology/ American Heart Association)
Клас I
ICD трябва да се използва за лечение на пациенти с ХКМП с продължителна камерна тахикардия и/или камерно мъждене
Клас IIa
-
Имплантирането на ICD може да е ефективно за първична профилактика на ВСС при пациенти с ХКМП, които имат един или повече рискови фактори за ВСС
-
Лечението с амиодарон може да бъде ефективно при пациенти с ХКМП и анамнеза за продължителна камерна тахикардия и/или камерно мъждене, когато не е възможно имплантиране на ICD
Клас IIb
-
Електрофизиологично изследване (ЕФИ) може да се обсъжда за оценка на риска от ВСС при пациенти с ХКМП
-
Амиодарон може да се обсъжда като първична профилактика на ВСС при пациенти с ХКМП, които имат един или повече рискови фактори за ВСС, когато не е възможно имплантиране на ICD
ДИЛАТАТИВНА КАРДИОМИОПАТИЯ
Дефинира се като наличие на левокамерна дилатация и левокамерна систолна дисфункция при липса на абнормални обременяващи състояния (хипертония, клапно заболяване) или значима коронарна артериална болест, която може да доведе до глобално систолно увреждане. Деснокамерната дилатация или дисфункция може да е налична, но не е задължителна за диагнозата1.
Дилатативната кардиомиопатия (ДКМП) е най-разпространената форма на кардиомиопатия. Честотата й е неясна и варира според възрастта и географията (разпространение 36/100 000; годишна заболеваемост 5-8/100 000). Последните цифри може да подценяват честотата й, тъй като много пациенти с ДКМП са асимптоматични.
Внезапната сърдечна смърт рядко е първа изява на болестта. 5-годишната смъртност е 20%, като ВСС е в основата на около 30% от смъртните случаи. С прогресиране на заболяването делът на внезапната смърт като причина за фатален изход на заболяването намалява.
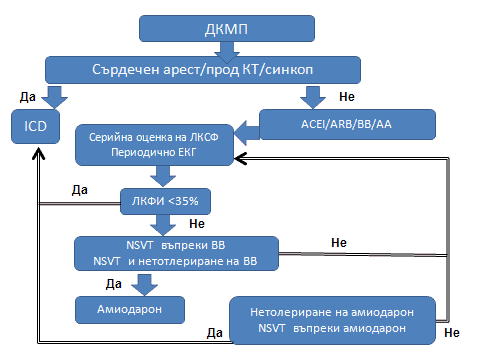
Няколко съвременни проучвания и проследяването на пациенти с имплантиран ICD помагат да се дефинират няколко фактора за определяне на високорисковите пациенти: сърдечен арест, спонтанна продължителна камерна тахикардия, неясен синкоп, понижена левокамерна фракция на изтласкване (ЛКФИ), непродължителна камерна тахикардия.
Настоящите познания върху генетика на ДКМП не ни подпомагат много при рисковата стратификация на това заболяване.
Имайки предвид резултатите от проучвания с АСЕ-инхибитори, ангиотензин рецепторни блокери, бета-блокери и алдостероновите инхибитори при пациенти със сърдечна недостатъчност и ниска фракция на изтласкване, последните медикаменти следва да са първа линия на лечение при болните с ДКМП.
Фигура 2
Препоръчан подход за рискова стратификация при ДКМП
Препоръки на ESC/ACC/AHA
Клас I
-
ЕФИ е полезно за диагностициране на бедрена риентри тахикардия и насочване на аблацията при пациенти с неисхемична ДКМП
-
ЕФИ е полезно за диагностична оценка на пациенти с неисхемична ДКМП и продължителни палпитации, тахикардия с широк комплекс, пресинкоп или синкоп
-
ICD трябва да се имплантира на пациенти с неисхемична ДКМП, сигнификантна левокамерна систолна дисфункция и продължителна камерна тахикардия/камерно мъждене
-
ICD се препоръчва като първична профилактика на ВСС при пациенти с неисхемична ДКМП, които са с ЛКФИ ≤ 30-35% и с прояви на сърдечна недостатъчност II или III ФК по NYHA
Клас IIa
-
ICD може да е от полза при пациенти с неясен синкоп, сигнификантна ЛК дисфункция и неисхемична ДКМП
-
ICD може да е ефективно за прекъсване на продължителна камерна тахикардия при пациенти с нормална или почти нормална камерна функция и неисхемична ДКМП
Клас IIb
-
Амиодарон може да се обсъжда при продължителна камерна тахикардия/камерно мъждене при пациенти с неисхемична ДКМП
-
ICD може да се обсъжда при пациенти с неисхемична ДКМП, които са с ЛКФИ ≤ 30-35% и I ФК по NYHA.
АРИТМОГЕННА ДЕСНОКАМЕРНА КАРДИОМИОПАТИЯ
Дефинира се хистологично с наличието на прогресивната замяна на деснокамерния миокард с мастна и фиброзна тъкан, често ограничена до „триъгълник на дисплазия” (деснокамерен входящ, изходящ тракт и връх). Тези промени може да доведат предимно до функционално и морфологично нарушение на дясната камера, но може да засегнат и лявата камера и състоянието да се изяви фенотипно като дилатативна кардиомиопатия или да няма клинично установими структурни промени и в двете камери1. Има характерни ЕКГ белези и продуцира камерни аритмии с морфология на ляв бедрен блок.
Аритмогенната деснокамерна кардиомиопатия АДКМП е рядко заболяване (разпространение сред общата популация 1:1000), но е честа причина за ВСС в някои райони на Европа. В основата е на около 11% от всички случаи на внезапна смърт и 22% от случаите при атлети в Северна Италия.
Типичната клинична изява на това заболяване са симптоми на аритмия като палпитации, пресинкоп и синкоп. За съжаление сърдечен арест при камерно мъждене е първата клинична изява при 50% от случаите, често по време на усилие и при стрес, но нерядко настъпва и без провокация. Пациенти, подозирани за АДКМП, е редно да бъдат оценени чрез 12-канална ЕКГ, сигнално-осрeднена ЕКГ, Холтер ЕКГ, ехокардиография и/или сърдечен ядреномагнитен резонанс. Диагнозата се поставя на основата на малки и големи критерии, разделени в шест категории. https://www.arvd.org/
Високорискови за ВСС са пациентите, отговарящи на следните критерии: предишен сърдечен арест, камерна тахикардия с хемодинамично компрометиране и левокамерно засягане. Млади пациенти с прогресивно заболяване са предразположени в по-голяма степен към камерни фибрилации, вероятно във връзка с т. нар. „горещи фази” (рекурентни епизоди на кардиомиоцитна загуба и възпаление)66. Камерна тахикардия без хемодинамично компрометиране се оказва, че не е значим показател за имплантация на ICD.
Рискова стратификационна пирамида за АДКМП
Както при ХКМП, и при тези пациенти не се препоръчва участие в състезателни спортове и продължителни физически натоварвания. Камерните аритмии при АДКМП може да се повлияят от бета-блокери, амиодарон, соталол, мексилетин. ICD е основен метод на профилактика на ВСС при тези пациенти.
При решението за имплантация на ICD освен рисковите фактори предвид трябва да се вземат и някои други фактори, свързани с процедурата: изтънели зони на деснокамерния миокард може лесно да бъдат перфорирани при пласирането на електродите; фибро-мастните промени на деснокамерния миокард може да повлияят негативно адекватното позициониране на електродите и сензирането на аритмиите. Освен това много от кандидатите са млади, което означава, че ги очакват неколкократни подмени на ICD и електроди.
Препоръки на ESC/ACC/AHA2
Клас I
ICD е показан при пациенти с документирана продължителна камерна тахикардия/камерно мъждене
Клас IIa
ICD е показан при пациенти с АДКМП с разпространено заболяване (вкл. при тези с левокамерно ангажиране), един или повече засегнати членове от семейството с ВСС, неясен синкоп, когато камерна тахикардия/камерно мъждене не са изключени като причина
Клас IIa
Амиодарон и соталол може да бъдат използвани за лечение на продължителна камерна тахикардия/камерно мъждене при пациенти с АДКМП, когато не е възможно имплантиране на ICD.
РЕСТРИКТИВНА КАРДИОМИОПАТИЯ
Характеризира се с наличие на рестриктивна левокамерна физиология при нормални или намалени диастолни обеми, нормални или намалени систолни обеми и нормална дебелина на стените на камерните1.
Рестриктивната кардиомиопатия (РКМП) включва разнородна група заболявания с различна етиология, патогенеза, клиничен ход и прогноза, не позволяващи общото им разглеждане. Ще бъдат описани по-честите и познати форми на РКМП.
Сърдечна саркоидоза
Аутопсионни проучвания показват, че субклиничното сърдечно засягане е 20-30%, но само в около 5% има клинична изява. Внезапната сърдечна смърт в резултат на камерни тахиаритмии и проводни нарушения е в основата на 25 до 65% от смъртните случаи.
Кортикостероидите са основната терапия на саркоидозата и приложението им може да намали честотата на внезапната сърдечна смърт, както и да подобри проводните нарушения. Антиаритмичните медикаменти в повечето случаи не дават ефект, така че ICD е първо средство на избор за профилактика на ВСС.
Сърдечна амилоидоза
Амилоидното сърце може да се изяви както като рестриктивна, така и като хипертрофична кардиомиопатия.
Сърдечното засягане настъпва в до 50% от пациентите с AL амилоидоза и по-малко от 5% от тези с АА субтип. Независимо от субтипа прогнозата е лоша, като при AL субтипа средната преживяемост е 6 месеца, а само 6% преживяват 3-ата година. Най-честата причина за смърт е прогресиращата сърдечна недостатъчност (обикновено десностранна), но внезапната сърдечна смърт също може да бъде нерядка причина за фатален изход.
За съжаление често причината за внезапна сърдечна смърт е електромеханична дисоциация, което прави ролята на ICD имплантацията неясна, като в досегашните проучвания няма демонстрирани сигнификантни ползи от последното устройство при тези болни.
Хемохроматоза
Около 1/3 от хомозиготите с хемохроматоза имат сърдечно засягане. Най-честата причина за смърт е прогресиращата сърдечна недостатъчност, но внезапната сърдечна смърт също може да бъде нерядка причина, като честотата й засега е неясна. Основните препоръки тук са ранно и адекватно лечение (флеботомия, диетични ограничения, хелатираща терапия), тъй като сърдечните промени може да бъдат обратими в ранните фази на болестта. Аритмиите се лекуват конвенционално.
НЕКЛАСИФИЦИРАНИ КАРДИОМИОПАТИИ
Левокамерна некомпактност
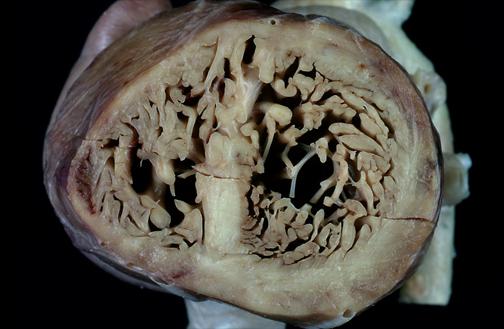
Левокамерната некомпактност се характеризира с проминиращи левокамерни трабекули и дълбоки междутрабекуларни рецесуси. Миокардната стена е задебелена, с тънък епикарден и задебелен ендокарден слой.
Левокамерна некомпактност на аутопсионен препарат
(Courtesy of William D. Edwards, MD, Department of Laboratory Medicine and Pathology, Mayo Clinic, Rochester, MN)
Честотата на това заболяване е неясна и вероятно подценена (засега се приема 0.014/100). Внезапната сърдечна смърт при тези пациенти е водещата причина за фатален изход при тези пациенти (до 50% от смъртните случаи).
Болните с левокамерна некомпактност могат да получат ICD според стандартните индикации при пациенти с неисхемична кардиомиопатия.
Библиография
1. Perry Elliott, B. Andersson, El. Arbustini et al. Classification of the cardiomyopathies: a position statement from the european society of cardiology working group on myocardial and pericardial diseases. European Heart Journal (2008), 29, 270.276.
2. Douglas P., M. D. Zipes, A. John Camm, M. Borggrefe et al. ACC/AHA/ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death. European Heart Journal, 2006, 27, 2099-2140.