Брой 4/2020
Проф. Д-р И. Коцев, дмн
През декември 2019 г. бяха първите съобщения от китайския град Wuhan за вирусна пневмония от неизвестен причинител, предполагаемо свързан по произход с рибния градски пазар, а на 7 януари 2020 г. в Китай беше изолиран новия корона вирус – SARS-CoV-2, предизвикващ COVID-19 (Coronavirus disease-19). Смята се, че е прескочил от животинския свят (прилепи) към човека. Очаква се, че репродуктивният брой заразени от един инфектиран R0 ще бъде 2,68 (2,47-2,86) чрез капкова и контактна трансмисия. Клиничният спектър включва от леки форми с инфекция на горните дихателни пътища (най-често с повишена температура и кашлица) до тежки форми с остър респираторен дистрес синдром (ARDS) и сепсис. Медианата на инфектираните е между 49 и 56 години. Сред децата рядко се диагностицира COVID-19, което подлежи на обяснение (спекулативно отдавано на добрия вроден имунитет).
Фиг. 1. Вирусът SARS-CoV-2, причиняващ COVID-19.
Първите 100 случая с COVID-19 във Wuhan показаха 33% с тежка форма на болестта, 17% развиват ARDS, 4% достигат до механична вентилация и 4% развиват сепсис. Летален изход е докладван при около 2%, но тъй като леките и субклинични форми не са включени, най-вероятно фаталните случаи ще бъдат с малък дял. Инфектираните с коморбидитет като захарен диабет, сърдечносъдови болести, приемащи имуносупресивни средства, хронични белодробни болести, бъбречна недостатъчност, са с по-висок риск за летален изход при инфектиране.
Етиология
SARS-CoV-2, причиняващ COVID-19 (Corona virus disease-19) e несегментиран, RNA-вирус от семейството на corona-вируси (Coronaviridae). Установени са 7 човешки корона вируси: HCoV-229E, HCoV-NL63, HCoV-OC43, HCoV-HKU1, SARS-CoV, MERS-CoV и SARS-CoV-2 (COVID-19). 3 корона вируси са широко разпространени и причиняват сезонни настинки, но могат причинят и вирусна пневмония при пациенти с коморбидитет:
- SARS-CoV, причиняващ SARS, ТОРС (severe acute respiratory syndrome, тежък остър респираторен синдром – eпидемия в Китай, 2002-2003), от прескочил на човека от дивите котки цибетки (използвани за приготвяне на гурме-кафето копи лувак)
- MERS-CoV, причиняващ MERS (Middle East respiratory syndrome – епидемия в Саудитска Арабия, 2011) с висока смъртност, наподобяваща COVID-19 (преминал на човек от камила)
- SARS-CoV-2, причиняващ coronavirus disease 2019 (COVID-19) е по-близък до вируса на SARS (от който вероятно произлиза), пандемия, започнала от Китай, декември 2019
Вирусът на COVID-19 се свързва чрез angiotensin-converting enzyme 2 (ACE2) -рецептор, разположен върху алвеоларния епител и интерстициалния епител (Hamming, 2004) – същият рецептор, използван от SARS (първоначалното име на COVID-19 е SARS-CoV-2). Поради това терапията, използвана при SARS (SARS-CoV-1), се опитва и при COVID-19.
Предполага се, че вирусът на COVID-19 е мутант на SARS-CoV, прескочил от прилепите или мравоядите чрез посредник(?) върху човека, което повишава вирулентността и трансмисията му. Всъщност има 2 различни щама на COVID-19 с вероятно различна смъртност (Tang et al. 2020; Xu et al 2020). Мутациите продължават и сега предполагаемо към намаляване на неговата патогенност.
Патофизиологично се наблюдава
1. Първично се развива ARDS (аcute respiratory distress syndrome) с дифузно алвеоларно увреждане, вкл. на хиалинните мембрани. Допуска се наличие на пряко вирусно увреждане върху пневмоцитите (Xu et al. 2/17).
2. Цитокинова (инфламаторна) буря – очертават се доказателства, че при някои пациенти с COVID-19 се развива мощна „цитокинова буря“ с вид на сепсис или хемофагоцитна лимфохистиоцитоза.
Клинични признаци за това могат да са повишение на CRP и феритин, което изглежда е свързано с тежестта на болестта и смъртността. (Ruan 3/3/20).
Стадии:
1. Инкубационният период обхваща времето от инфектирането до първата клинична изява и варира от 1 до 14 дни, с медиана от 5-6 дни, макар че има единични съобщения за инкубация до 24-28 дни. Засега според СЗО карантината се ограничава до 14 дни. Вероятно пациентите с по-дълъг инкубационен период имат значение за разпространението на болестта.
- Ако употребим тук и понятието латентен период (в тесния смисъл на думата) – като времето от инфектирането до появата на заразителност (инфективност), смята се, че той е значително по-кратък от инкубационния и започва още първите дни. По този начин безсимптомният инфектиран успява да реализира контакти и да предаде инфекцията много повече, отколкото при досегашните грипни инфекции.
2. Репликативен стадий, няколко дни с леки симптоми, проява на вродения имунитет, възможно и неуспешен за отстраняване на вируса.
3. Стадий на придобития имунитет – понижава виремията, но може да повиши равнището на възпалителните цитокини и да причини тъканна увреда с клинично влошаване (цитокинова буря). В този стадий може да се развие вирусно индуцирана хемофагоцитна лимфохистиоцитоза (лекува се с КС, Anakinra – инхибитор на IL-1 рецептори, Etoposide). (Mehta et al.).
Това обяснява хода на тежките случаи с относителното подобрение за няколко дни, след което внезапно може да последва влошаване при развитието на стадия на придобития имунитет (Young et al. 3/3/2020). Затова не можем по началните симптоми да предскажем бъдещото влошаване. Може би пациентите се нуждаят от ранна антивирусна терапия, още по време на репликативния стадий. Спекулативно може да се допусне, че имуносупресивна терапия (напр. ниска доза КС) в третия стадий би потиснала имунопатологичния отговор при най-тежко болните пациенти, но е известно, че КС повишават вирусната репликация и поради това не се препоръчват.
Патоанатомия
Съществуват оскъдни данни, но са описани наличие на хиалинни мембрани, интерстициални мононуклеарни възпалителни инфилтрати и многоядрени гигантски клетки, което не е по-различно от находката при SARS или MERS. Днес изглежда, че повечето пациенти имат леко протичаща болест. Но е добре да се познава целия спектър на болестта – от безсимптомните до най-тежките форми, а също рисковите фактори за прогресия на болестта и смъртността.
Трансмисия
Едрокапкова от 2 метра, подобно на грипния вирус. Това може да се профилактира със стандартна хирургическа маска.
Спорна е трансмисията от запазени във въздуха малки частици с вируси – ако е вярно, изисква специални маски с филтър. При MERS и SARS бяха използвани този тип маски, но също без много доказателства. При работа със сигурно позитивни пациенти би трябвало да се работи със специалните филтърни маски № 95.
Контактна трансмисия. Когато инфектиран кашля или киха, изхвърля големи пръски (капки), съдържащи вируса. Капките полепват по различните повърхности в стаята. Вирусът се съдържа и в носните секрети и също може да попадне в околната среда. Вирусът персистира в околната среда и може да преживее там до една седмица (Kampf et al 2020). Все пак още е неизвестно категорично колко дълго може да преживее вирусът в околната среда, но предварителните данни показват, че остава жив върху повърхности от 1 денонощие до 1 седмица. Някои животински корона-вируси живеят седмици извън организма. Някой докосва с ръце контаминираната повърхност часове или дни по-късно и вирусът полепва по ръцете му. Ако същият човек докосне лигавицата на носа, очите или устата си, пренася инфекцията към себе си.
Контактната трансмисия се профилактира с редовно почистване и дезинфекция на всички повърхности от околната среда (медицински спирт 70% или 0,5% разтвор на натриев хипохлорит (Kampf et al 2020). Хигиената на ръцете е задължителна с висококонцентриран разтвор на етанол (медицински спирт), който неутрализира вируса. Разбира се, измиването със вода и сапун трябва да се извършва многократно след допир до различни повърхности.
Не трябва да докосваме лицето си, но това е трудно изпълнимо или неизпълнимо. Дневно всеки човек докосва (често машинално и несъзнателно) лицето си средно 100 пъти. Голямото предимство на носенето на маска (и евентуално очила) е това, че служат като физическа бариера и предпазват видимите ни лигавици (уста, нос, очи) от несъзнателен допир с ръка.
Всякаква медицинска апаратура може да бъде контаминирана с COVID-19 и потенциално може да пренесе инфекцията, вкл. стетоскоп или обувки. Необходима е редовна дезинфекция, както беше посочено по-горе.
Вирусът първично се предава чрез едри капки, но е откриван и във фекалиите и кръвта, което поставя въпроса и за други възможни начини на разпространение.
Гастроентеролози от САЩ поставиха въпроса за предпазване при фиброколоноскопия.
Има несигурни данни за перинатална трансмисия от родилки на новородени (неясно дали по време на бременността или по време на раждането).
Рискови са всички държави, в които има инфекция и на практика всеки пътувал представлява риск. Много страни разширяват скрийнинга. Важно е да се спазват указанията на Националния щаб, които следят развитието на епидемията. Трябва да имаме предвид, че някои инфектирани могат да имат гастроинтестинална симптоматика.
Изключително важна е трансмисията по време на здравни грижи, тъй като тази среда е най-рискова.
Кога става трансмисията?
Възможна е безсимптомна трансмисия при хора без или с минимална симптоматика (Carlos del Rio 2/28). Трансмисията изглежда се осъществява в срок до 8-10-14 дни след началото на болестта. Тъканните култури обикновено се негативират след този срок, но RT-PCR тестовете са откривани положителни и много дни след това. Вероятно по-тежките случаи удължават и срока на възможна трансмисия. Най-добре е преболедувалите да бъдат изолирани докато двукратно негативират стриктния тест – RT-PCR.
Епидемиология
R0 е репродуктивния брой – очакван среден брой на вторични случаи, заразени от един инфектиран пациент сред възприемчиво население. Предварителните очаквания за това число са 2-3, което предполага висок пандемичен потенциал, отколкото при SARS и при сезонния грип.
Ако R0<1, епидемията заглъхва, ако R0= 1, епидемията продължава с устойчив плосък ход (плато) и ако R0 >1, епидемията се разраства експоненциално. R0 отразява поведението на вируса и на човека, поради което интервенирането с налагане на физическо социално дистанциране и подобрена хигиена понижава R0. Контролът върху разпространението на COVID-19 в Китай доказва, че R0 е с променяем брой и може да се намали чрез ефективни обществени здравни интервенции. Установен е R0 на круизен кораб със стойност 15, което показва, че препълнени стаи, помещения, квартали и лошата хигиена могат да увеличат стойността на R0.
Футболните мачове на испанския отбор Valencia срещу италианския Atalanta през февруари и музикален фестивал в Италия се смятат да тригери на епидемията в Италия.
COVID-19 се различава от грипния вирус по няколко показателя: срещата с COVID-19 е първа и няма специфична имунна защита сред населението, няма ваксинация срещу него, инкубационният период при COVID-19 е по-дълъг от грипния (средно 5-6 дни срещу 2-3 дни), заболяването продължава до 2 седмици, а грипът – до 1 седмица, контагиозният индекс поради това е по-висок и индесът R0 е 2,68. Поради всичко това смъртността при COVID-19 е по-висока от тази при грип (средно 2-3% срещу 1-2%).
Епидемиологични рискови фактори:
- Нарастваща възраст
- Мъжкият пол леко превалира
- Пушачи
- ИБС
- Артериална хипертония
- Захарен диабет
- Хронична белодробна болест
Въпреки че рисковата възраст е над 60 години, особено за по-тежкото протичане (свързано вероятно с понижен имунитет и коморбидитет), не липсват и случаите с тежко протичане в зряла и дори млада възраст.
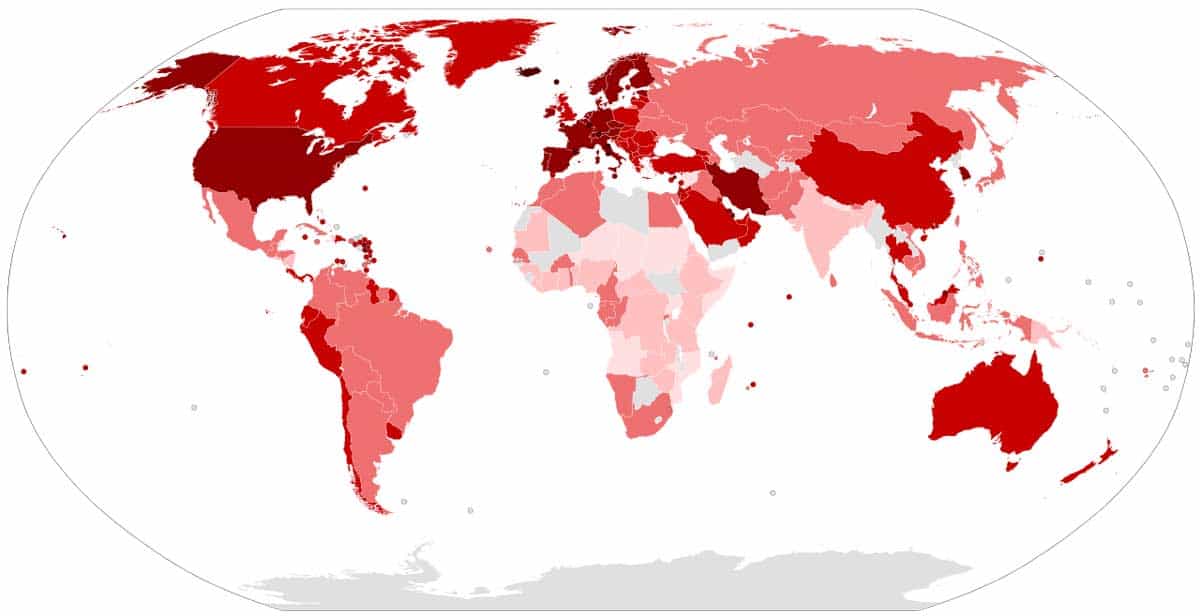
Фиг. 2. Пандемията COVID-19 към 23 март 2020.
Лични защитни средства
Облекло – непромокаеми блуза, панталон, гащеризон, мантия и ръкавици, защитни обувки и калцуни до коляното, хирургическа маска, специална защитна маска, пречиствща въздуха филтърна маска, защитни очила, предпазен лицев щит за очите или шлем. Правилното им поставяне и използване е по-важно, отколкото вида на защитното облекло. Това важи с особена сила за медицинския персонал, който се грижи за инфектираните пациенти. Обличането и събличането е добре да се тренира предварително след инструктаж и видеодемонстрация. Използват се ръкавици с дълги маншети. Събличането започва с прилагане на спирт върху ръкавиците и е най-рисковата операция. След пълно събличане – отново обработка на ръцете и китките със спирт.
Кой да бъде изследван за COVID-19?
Добре е да се имат предвид всички пътували в места и страни с висока честота на инфекцията. Приет е 14 до 20-дневен инкубационен период. Възможен инфектиран контингент са и контактни на по-малко от 2 метра с доказано инфектиран пациент с COVID-19. Всички с клинично, лабораторно и рентгенологично подозирана COVID-19 инфекция подлежат на изследване. Да не се пропуска възможността за ко- или супер- инфекция с грипен вирус и COVID-19.
Най-добре е всеки да бъде изследван с бърз серологичен тест, но диагностичните китове все още са недостатъчни, което е глобален проблем.
Препоръчва се да се изпраща орофаригеален и назофарингеален секрет за полимеразо-верижна реакция (reverse transcriptase–polymerase chain reaction – RT-PCR). За изследване може да се изпратят също храчка, трахеален аспират и бронхоалвеоларен лаваж. Може да се изследват и антитела срущу вируса, сравнително бърз и по-евтин тест за скрийнинг (IgM). Някои изследователи смятат, че серологичния тест не е препоръчителен, поради липса на 100% точност, но този проблем се решава като се имат предвид позитивните резултати, а отрицателните се подлагат на ретест. Вирусни култури също не се препоръчват.
Клинична картина
COVID-19 се проявява с общи прояви, дихателна симптоматика от горните дихателни пътища и от белия дроб – основно повишена температура, кашлица и задух. Повишената температура се среща у 45 до 98% от инфектираните, най-общо над 37,3⁰С. Независимо от това липсата на повишена температура не изключва инфекцията COVID-19. Суха кашлица се среща при 76% дo 82%, храчки (14-56%), хемоптиза (1-5%), стягане в гърдите, задух (19-64%), хрема (5-24%), миалгия (10-15%) и умора (11%-44%). Други описани симптоми са главоболие (10-15%), гърлобол (5-15%), коремна болка, гадене и повръщане (5-10%) и диария (5-8%). Описани са най-различни комбинации от описаната симптоматика. Общо взето, задухът е по-късно развиващ се симптом при усложнените форми с хипоксемия.
Леките форми се описват с леко повишена температура, леко главоболие, умора, гърлобол, миалгия, суха кашлица, бледост, втрисане, суха кашлица.
Гастроинтестинална клинична картина се среща до 10% (според автори от Германия – до 30%) – начало с гадене, повръщане, диария, като тези симптоми предшестват появата на повишена температура и задух.
Някои инфектирани, предимно по-възрастни, развиват „тиха хипоксемия“ – хипоксемия с дихателна недостатъчност без изявен задух.
Физикалното изследване дава неспецифични данни. 2% имат фарингит или тонзилит. Средната възраст на хоспитализираните е 50 години, с леко преобладаване на мъжете и пушачите, 10% имат тежък ход с нужда от лечение в интензивно звено и приблизително 5% изискват механична вентилация. При млади и деца се съобщава общо взето по-често за благоприятен и доброкачествен ход.
Бяха описани от немски автори и някои необичайни симптоми като нарушено обоняние и дисгеузия.
Развитието при по-тежките случаи може да протече по следния начин:
Инкубация от 4 дни (2-7 дни) с горна граница рядко до 14 дни и повече. При тежка болест задухът настъпва на 6-я ден след експозицията, хоспитализацията става на 8-я ден след експозицията и превеждането в ОАРИЛ – след 10-я ден от експозицията. Тези срокове могат да варират. Някои пациенти са стабилни в началото за няколко дни след приемането в болница, но след това бързо и рязко се влошават (цитокинова буря).
Възможният възходящ по тежест клиничен ход на COVID-19 e:
- Лека болест
- Пневмония
- Тежка пневмония
- ARDS – остър респираторен дистрес синдром
- Сепсис
- Септичен шок
Смъртността се движи от 1 до 10%, в зависимост от възрастта, географията, от статистическия и медицински обхват и репрезентативност на изследваната извадка и от стадия на епидемията. Вирусът мутира и в хода на епидемията. При SARS към края на на епидемията се наблюдава отслабване на степента на инфектиране и на тежестта на протичане. И при настоящата епидемия вирусът мутира, може би също в посока на отслабване (Сингапур, Южна Корея). Италия е неприятното изключение, възможно и поради по-късно взети противоепидемични мерки и проведени масови прояви (мачове и фестивали).
Диференциална диагноза
COVID-19 трябва да се разграничи от обикновения грип, остра аденовирусна инфекция, инфекция с метапневмовирус (Human metapneumovirus), парагрип (Parainfluenza), инфекция с респираторен синцитиален вирус (Respiratory syncytial virus), SARS и инфекция с Rhinovirus (настинка).
Грипният вирус и вирусът на COVID-19 причиняват сходна клиника – от безсимптомна инфекция до тежки форми, завършващи със смърт. При грипа няма задух или други проблеми с дишането, а температурата (почти) винаги е висока.
При обикновена остра вирусна инфекция и SARS кашлицата е влажна, винаги има ринит и запушен нос, липсва задух.
Разбира се, специфичните серологични и вирусологични изследвания дават диагнозата.
COVID-19 и IBD (язвен колит и болест на Crohn)
Предполага се, че COVID-19 не е причина за обостряве на IBD. Контролните прегледи на IBD-пациентите трябва да се провеждат виртуално по съвременните способи на свързване. Добре е пациентите да спазват домашна изолация и да преминат на препарати за самостоятелно инжектиране. Може да се очаква, че не съществува или е налице леко повишен риск за инфектиране на IBD-пациентите с COVID-19. Специално внимание трябва да се обърне на пушачите, за които съществуват доказателства за по-лесно инфектиране с COVID-19 – вероятно поради това, че тютюнът повишава генната експресия на ангиотензин конвертиращия ензим, който е свързващ рецептор за вируса. Лечението с глюкокортикоиди представлява известен риск и по възможност трябва да се понижи дозата или да се излезе от него. Лечението с имуносупресори и с биологични средства обикновено не се налага да се променя. Pешението за започване на имуносупресивно лечение може да се отложи временно. При инфектиран с COVID-19 IBD-болен най-често не се налага промяна в основното лечение, освен излизане от кортикостероиднa терапия. Пациентите се съветват да не пътуват излишно. Добри съвети към IBD в условия на епидемия с COVID-19 са:
- Избягвай контакти със заразени
- Не пипай очите си, носа и устата си с неизмити ръце
- Измивай си често ръцете с вода и сапун за поне 20 секунди
- Използвай за дезинфекция на ръцете 60%-90% спирт
- Всичко това – преди хранене, след тоалет, след кашлица, кихане или издухване на носа
- Спиране на лечението с кортикостероиди (риск за по-тежко протичане на вирусната инфекция)
Клинично-лабораторни изследвания
Левкоцитният брой е нормален. Описва се лимфопения (у 70-80%) и лекостепенна тромбоцитопения (много рядко <100). По-ниският брой на тромбоцитите е лош прогностичен белег. Наблюдава се удължено протромбиново време (58%) и повишени стойности на лактатдехидрогеназата (40%). При повечето пациенти са установени повишени D-димери, а в тежките случаи може да се развие дисеминирана вътресъдова коагулация, което говори за тежка прогноза.
Изследват се възпалителните маркери рrocalcitonin и CRP. COVID-19 не повишава стойностите на рrocalcitonin. Повишението му насочва по-скоро към друга диагноза – бактериална белодробна инфекция или насложена бактериална пневмония. CRP се повишава при инфекция с COVID-19. Повишението на CRP корелира с тежестта и прогнозата. При пациенти с тежка дихателна недостатъчност и нормален CRP, трябва да се търси друга етиология, различна от COVID-19.
Рутинни микробиологични изследвания за бактерии и други респираторни вируси могат да се проведат. Хемокултури се вземат при необходимост.
Специфични изследвания за COVID-19
RT-PCR обикновено се правят в референтни клинични лаборатории. Пробите за изследване се вземат в съответните клинични звена и се изпращат в оторизираните лаборатории. Материалите за изследване са:
1. Назофарингеален секрет, взет с тампон
2. Ако пациентът е интубиран, тогава се взема трахеален аспират
3. Храчка или бронхоалвеоларен лаваж
Взет само назален секрет зависи от дълбочината на вземане и може да е фалшиво отрицателен. Фалшиво отрицателен резултат може да се получи при неправилно взета проба, неадекватен транспорт или при реконвалесцент. Серологичното изследване може да помогне в тези случаи.
Специфичността на RT-PCR е висока, но при контаминация може да е налице фалшиво позитивен резултат.
Чувствителността на RT-PCR не е толкова висока. Сравнена с СТ и клинични критерии, тя достига 70% (66-80%). Поради това единично отрицателно RT-PCR изследване не изключва COVID-19 инфекция. Ако се вземе назофарингеалната проба твърде рано в хода на болестта, може да се получи фалшиво отрицателен резултат. Когато има клинично съмнение, пробата трябва да се повтори след няколко дни.
Серологичното изследване на антитела IgM срещу COVID-19 се позитивира още на 3-4 ден от инфектирането и може да се използва за пресяващ тест със 100% чувствителност и 98% специфичност. Това е бърз, по-евтин и приложим навсякъде тест. Но би трябвало да се вземат предвид само положителните резултати като по-нататък се изследват и чрез PCR. Отрицателният резултат не се нуждае обикновено от потвърждение, но при развиваща се клиника е необходима допълнителна PCR. Затова някои предпочитат направо извършването на PCR, въпреки че това е скъп и трудоемък тест за добре обучен и стриктен персонал, а всичко това намалява възможния брой изследвания и ги забавя.
Тестовете, доказващи прекаран сблъсък с вируса са IgG и са с точност 97%. За да се установи реалната картина би трябвало да се направи представителна извадка със серологично изследване на IgM и IgG.
Създаден е и бърз молекулярно-генетичен тест за качествена диагноза на инфекцията, с продължителност 1 час.
Образни диагностични методи
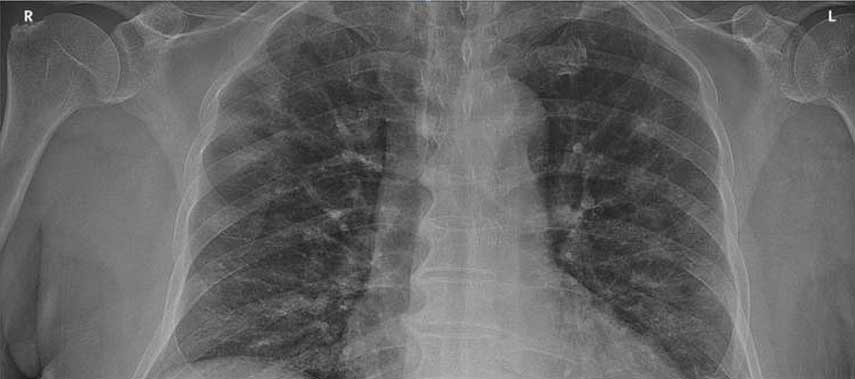
Рентгенографиите на белите дробове показват двустранни петнисти сенки, а на СТ се виждат инфилтрати тип „матово стъкло“.
Фиг. 3. Рентгенография на белите дробове с двустранни петнисти инфилтрати
Типичната находка са петнисти сенки с вид на „матово стъкло“, предимно периферно и базално. При по-тежките случаи са обхванати повече белодробни сегменти. В хода на болестта инфилтратите могат да конфлуират. Плеврален излив насочва по-скоро към друга диагноза, среща се при COVID-19-инфекция само в 5%. При COVID-19 в белия дроб не се виждат формации, кухини и лимфаденопатия.
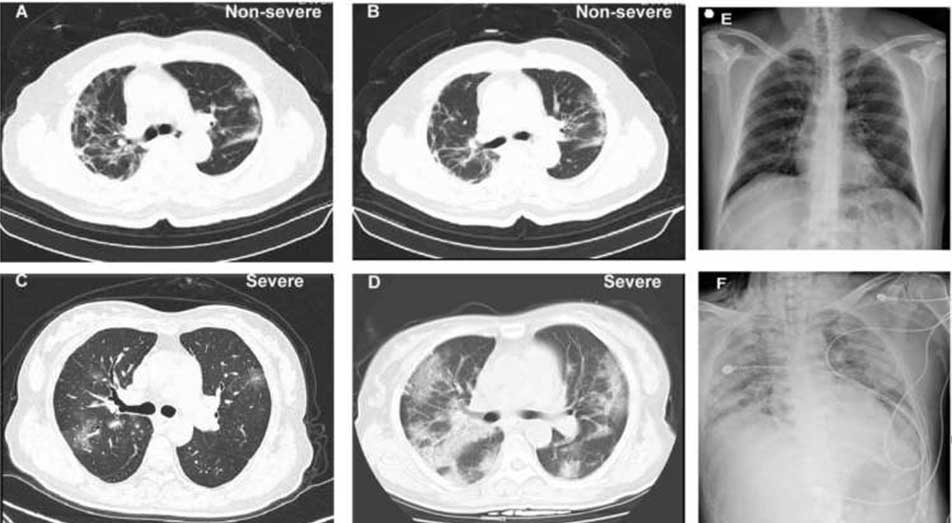
С СТ се вижда подобна и по-ясна картина. При по-тежките случаи промените са по-изразени.
Фиг. 4. СТ на белите дробове с инфилтрати тип „матово стъкло“
Чувствителността на СТ сред положителните COVID-19-RT-PCR пациенти е 86-97%, докато чувствителността на рентгенографиите сред същия контингент е 60%.
Белодробна ехография
Нормално в белия дроб се виждат ехографски А-линии и белодробно плъзгане, понякога същата картина се среща и при астма и ХОББ. Белодробното плъзгане е движението на париеталната плевра срещу висцералната при дишане. А-линиите са повторен реверберационен артефакт, произхождащ от плеврата. Рядко се виждат артефакти „опашка на комета“, произлизащи от плевралната линия и слизащи частично надолу във вертикална позиция. Белодробните В-линии са дълги широки ленти от хиперехогенен артефакт, което е свързано с разпространението на звуковия лъч и произлиза от плевралната линия, пресича изцяло целия ултразвуков образ, вертикално до дъното му. Едностранните В-лини се срещат при пневмония и при белодробна контузия.
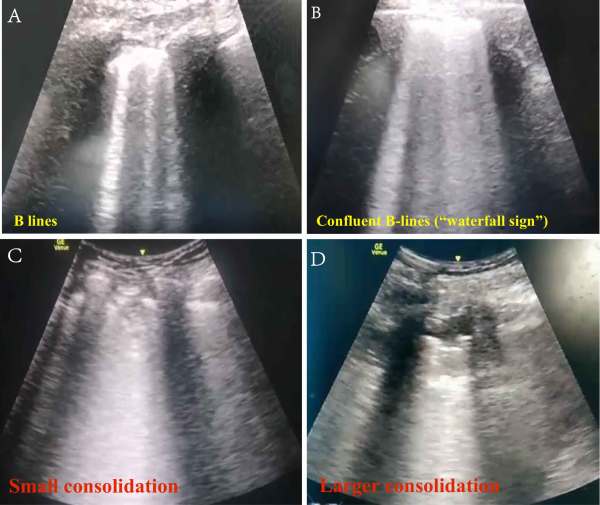
Фиг. 5. Ехография на белите дробове:
А – В-линии; В – конфлуиращи B-линии – „водопад“; С – малки периферни консолидации; D – големи периферни консолидации
При COVID-19 ехографски могат да се установят следните промени:
- Леки случаи – разпръснати В-линии
- Умерено тежки случаи – конфлуиращи B-линии (признак на „водопада“)
- Тежки случаи – малки периферни консолидации Най-тежки случаи – обемът на белодробните консолидации се увеличава
Други находки:
- Периферни белодробни промени, причиняващи разкъсване и задебеляване на плевралната линия
- Нормална белодробна ултразвукова картина с А-линии се вижда в началото на болестта и при реконвалесценти
- Тънки плеврални изливи се виждат рядко
Чувствителността на ехографското изследване на белия дроб не е уточнено. Специфичността е ниска, тъй като петнисти В-линии могат да се видят при всякаква пневмония или интерстициална инфилтрация. Освен това, ехографски могат да се установят В-линии и консолидации и при при ателектаза.
В заключение може да се каже, че COVID-19 няма специфичено белодробно образно изследване и затова те трябва да се използват в контекста на общото клинично изследване.
Бронхоскопията е рискова процедура за лекаря и затова е необходима цялостна защитна екипировка. Това изследване се предприема изключително рядко при случаи, при които други изследвания са неинформативни, напр. при имунокомпрометиран пациент с подозирана пневмония от Pneumocystis или микотична пневмония.
Лечение
По принцип помощното лечение не се отличава от лечението на всяка вирусна, интерстициална или грипна пневмония с остър респираторен дистрес синдром.
Засега няма категорично доказано антивирусно лечение срещу COVID-19. В ход са множество рандомизирани клинични проучвания, вкл. с lopinavir/ritonavir, chloroquine и Favipiravir. Всъщност досега има само емпирични опити за лечение на тази инфекция. Открит е и въпросът „Единично етиологично или комбинирано лечение?“ Ако следваме аналогията с HIV и НСV инфекциите, синергичният ефект на комбинацията е по-добра. Но и рискът за токсичност и лекарствено взаимодействие се увеличават.
Кога?
По аналогия с SARS – колкото се може по-скоро, напр. веднага след приемането или до 1-2 дни след това. Такива са данните и при лечение на обикновения грип.
Кого да лекуваме?
По-голямата част от инфектираните не се нуждаят от антивирусна терапия. От друга страна, ако се изчаква много, може да се изгуби възможността за лечение през началния по-благоприятен прозорец, с което да не се допусне ход към по-тежкото протичане с „цитокинова буря“. Добре е да познаваме предикторите за тежкото протичане, рисковите контингенти за тежък изход и да включваме рано антивирусното лечение. Започнаха 4 големи европейски проучвания за лечение на COVID-19, които могат да дадат по-убедителни данни, основани на доказателства.
Какви антивирусни лекарства са използвани досега, макар и емпирично?
Remdesivir е най-обещаващият агент и може да е превъзходно антивирусно средство, основавайки се на опита при лечение на SARS и MERS, а също и на in vitro и данни с животни (Sheahan, 2020). Remdesivir е нуклеозиден аналог, произведен от Gilead Sciences за лечение на Ebola-вирусна хеморагична треска и Marburg-вирусна инфекция. Remdesivir инхибира репликацията на SARS-CoV и MERS-CoV в тъканни култури и показва ефикасност в животински модели. За съжаление, remdesivir търговски не е наличен. Беше използван в рамките на състрадателна програма при няколко успешно излекувани пациенти с COVID-19 в САЩ, Италия, Чехия. (Holshue, 2020). В Китай тече клинична студия за Remdesivir при COVID-19.
Сhloroquine (Resochin) се използва за лечение на малария и амебиаза. Има антивирусна активност in vitro. Токсичността му е приемлива, още повече, че се използва в по-малка доза при COVID-19 (600 мг дневно).
Chloroquine действа по следния начин: интерферира с клетъчния рецептор ACE2, което го прави частично ефективен при SARS и COVID-19; уврежда ацидификацията на ендозомите, което интерферира с вирусния трафик през клетките; има имуносупресивен ефект. Препоръчаната от Китай доза е 500 mg per os, 2 пъти дневно за 10 дни при пациенти без контраиндикации.
Използва се също производния Hydroxychloroquine 200 mg (hydroxychloroquine sulfate), в дневна доза от 600 mg – 3х200 mg, прилаган досега при малария, SLE, ревматоиден артрит, porphyria cutanea tarda и Q-треска. Hydroxychloroquine и chloroquine бяха препоръчани от южнокорейските здравни власти за експериментално лечение на COVID-19. Проучвания in vitro върху клетъчни култури показаха, че hydroxychloroquine е по-мощен отколкото chloroquine срещу SARS-CoV-2. На 17 март 2020 г. Италианската лекарствена агенция представи благосклонното си мнение за употреба на chloroquine и hydroxychloroquine (без изрична индикация – off label) за лечение на COVID-19, като се изключват болните с гломерулна филтрация под 30 мл и тези с удължен QT.
Комбинация от Chloroquine и Remdesivir показа ефективност в инхибирането на SARS-CoV-2 in vitro.
Комбинация от Chloroquine и Azithromycin показа обещаващи резултати във Франция.
Lopinavir/Ritonavir (Kaletra) е комбинация на антивирусни агенти за лечение и постекспозиционна профилактика на HIV-инфекция. Наличен е, използва се и има добър опит с него и неговата токсичност (общо взето добре поносим).
Lopinavir/Ritonavir действа синергично с Ribavirin. Подобен опит с тройна комбинация, включваща ribavirin има при лечението на НСV-инфекцията. Положителен опит от приложението на тези три медикамента в комбинация има и от опита при лечението на SARS и MERS (Young 3/3/20).
Lopinavir и Ritonavir са протеазни инхибитори, които потискат вирусната репликация.
Lopinavir е главното антивирусно средство, докато Ritonavir е CYP3A-инхибитор, възпрепятстващ катаболизма на lopinavir в черния дроб и по този начин повишава терапевтичната му концентрация. Има много проучвания при SARS и MERS с добър отговор, използвайки комбинацията Lopinavir/Ritonavir (400 mg/100 mg 2 пъти дневно за 14 дни) плюс Ribavirin (2000 mg начална доза, след което 1200 mg 3 пъти дневно през 8 ч. за 4 дни, последвано от 3 пъти по 600 mg през 8 часа за 9 дни).
При хоспитализирани пациенти с тежки форми на Covid-19 не се открива разлика при лечението с Lopinavir/Ritonavir и стандартното лечение. Явно са необходими по-обширни проучвания за установяване на евентуална полза от това лечение.
Lopinavir/Ritonavir е използван за лечение в стандартна доза от lopinavir/ritonavir 400 mg / 100 mg per os, 2 пъти дневно.
Ribavirin е синтетичен ацикличен гуанинов нуклеозид, използван при HCV, SARS, MERS. Обикновено се използва в комбинация с други антивирусни средства, за подсилване на ефекта им. Най-добрият валидиран режим е: 4 грама р.о., последвано от 3 пъти по 1.2 грама за 14 дни. Страничните явления са много: свръхчувствителност, ангиоедем, синдром на Stevens-Johnson, Erythema multiforme, токсична епидермална некролиза, удължен QT, AV-блокk, хипергликемия, бъбречна недостатъчност, хемолитична анемия, левкопения, панкреатит. Опитът ни от лечение на хепатит С в по-ниски дози, но за по-дълго време, обаче показва, че Ribavirin е приложим при повечето пациенти.
Оseltamavir (Tamiflu) и други невраминидаза инхибитори – peramivir, zanamivir
Резонна е употребата им при грипна пневмония, но няма доказателства, че работят при COVID-19.
Favipiravir (Avigan) – японски нуклеозиден аналог и инхибитор на вирусната RNA полимераза, наскоро утвърден в Китай като антивирусен агент, използван при RNA-вирусни инфекции – грип, жълта треска и западнонилски вирус, и като изследователски проект за лечение на COVID-19, с добри предварителни резултати при леки и умерено тежки случаи.
Darunavir (Prezista) – антиретровирусен препарат за превенция и лечение на HIV/AIDS, в комбинация с бустерите Ritonavir или Cobicistat.
Atazanavir (Reyataz) – антиретровирусен агент, използван в комбинация за превенция и лечение на HIV/AIDS.
Nitazoxanide – антипротозоен агент, въздействащ и върху вируси, вкл. коронавируси.
Nafamostat – изследван в момента, серин-протеазен инхибитор, при грип, ебола, MERS.
Interferon α 2b – известно синтетично антивирусно средство, представител на интерфероните (естествени антивирусни цитокини), широко прилаган доскоро при лечение на хепатит В и хепатит С.
Използвана е и комбинацията Lopinavir/Ritonavir + Interferon α 2b при трансгенен хуманизиран миши модел, инфектиран с MERS-CoV, но самостоятелното лечение с Remdesivir е показало по-добри резултати отколкото тази комбинация.
Umifenovirum (Арбидол) – имуностимулатор и антивирусен препарат в Русия, използван при грип и SARS-CoV-1, без доказателства.
Baricitinib – JAK-инхибитор (инхибитор на янус-киназата), използван при ревматоиден артрит. Прилаган e в сегашната епидемия в някои случаи за овладяване на „цитокиновата буря“, с непубликувани резултати.
В Китай съобщиха за ограничен положителен опит с пасивна специфична имунотерапия (имуноглобулини) при тежки случаи.
Ganciclovir (нуклеозиден аналог при AIDS-свързана СМV инфекция), Аcyclovir/
Penciclovir (нуклеозиден аналог при HSV, VZV) – не действат и не се препоръчват.
Кортикостероиди не се препоръчват. Френският опит отхвърля използването на НСПВС (ibuprofеne и др.) като антипиретици и аналгетици при COVID-19 и препоръчва paracetamol.
Антибактериална терапия се прилага при насложена бактериална суперинфекция или бактериален сепсис – в началото емпирична, а след това етиологична. Най-често използвани са Azithromycin, Ciprofloxacin и всички останали, съгласно специфичните изследвания.
Ограничено малко доказателства съществуват за ползата от аскорбинова киселина и тиамин. Прилагани са умерена доза от Vitamin C 1,5 g i.v. 4 пъти дневно през 6 часа плюс 200 mg Vitamin B1 (thiamine) i.v. 2 пъти през 12 часа.
Причината за смъртта при COVID-19 почти винаги е остър респираторен дистрес синдром. Вливания могат да подсилят това усложнения, затова трябва да се внимава като се следи кислородната сатурация и силно се редуцират интравенозните инфузии.
Повишаването на тропонина е силен предиктор за смъртност.
Като усложнения могат да се развият фулминантна кардиомиопатия с кардиогенен шок, сепсис, дихателна недостатъчност, бъбречна недостатъчност, необратима белодробна фиброза.
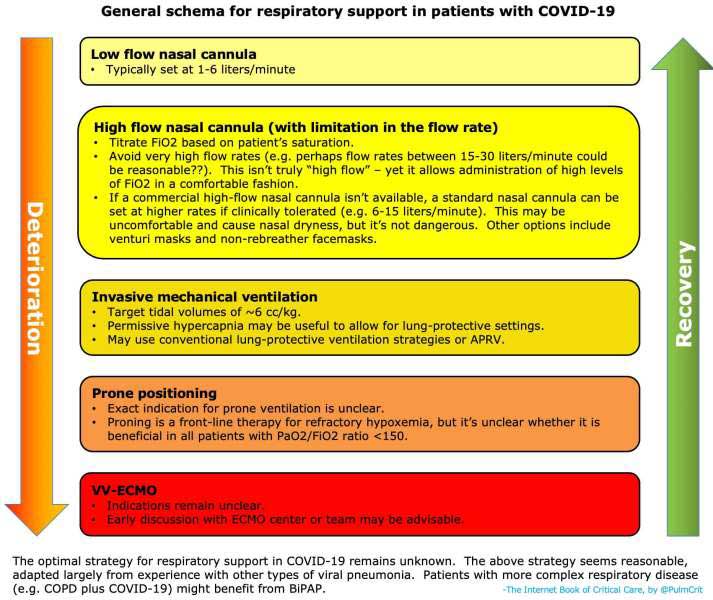
Пациентите с усложнено протичане на COVID-19 инфекция често достигат до нуждата за допълнителна оксигенация, затова е необходимо да се следи при тях степента на кислородна сатурация и да се реагира навреме:
- Ниско дебитна носна канюла
- Високо дебитна носна канюла
- Неинвазивна вентилация (BiPAP)
- Инвазивна механична вентилация
- ЕСМО (Extracorporeal membrane oxygenation)
Подготвяне за допълнителна оксигенация.
Стаята трябва да е адекватно вентилирана, с отрицателно налягане. При транспорта пациентът трябва да е с маска. Личното предпазно облекло включва: сертифицирана респираторна маска, очна защита (очила или щит), непромокаема мантия и ръкавици.
В Австрия изключват от работа с инфектирани пациенти анестезиолози над 55-60-годишна възраст и всички лекари с рисков коморбидитет, като в осъществяването на респираторната помощ и допълнителна оксигенация са включени само млади колеги.
Фиг. 6. Предложение за оптимална респираторна помощ при COVID-19.
Обща прогноза
Остава неясно каква част от пациентите се хоспитализира. Голяма част от инфектираните са с лек ход на болестта и не достигат до лекарска помощ.
От цялата популация може де се очаква инфектиране на 70% за по-кратко или за по-дълго време. По-голямата част от инфектираните пациенти (>80%) не боледуват сериозно и не изискват хоспитализация. Сред хоспитализираните пациенти 10% се превеждат в ОАРИЛ, 5% изискват интубация и 2-3% умират.
Съотнесено за България това би изглеждало в най-песимистимния вариант, ако не се вземат съответните противоепидемични мерки, примерно така :
- Население (популация) – 7 млн.
- Очакван брой инфектирани – 4,9 млн.
- Нуждаещи се от хоспитализация – 980 000
- Нуждаещи се от превеждане в ОАРИЛ – 98 000
- Изискващи интубация – 49 000
- Exitus lethalis – 15 000
Ясно е, че ако това се случи едномоментно (в рамките на няколко месеца), нашата здравна система трудно би го понесла. Затова съвсем правилно Националният щаб, държавните институции и органи се стремят да сплескат надолу кривата на експоненциално нарастване на заболеваемостта, да намалят стръмния ѝ характер, да забавят достигането на пика, да дадат възможност на здравната инфраструктура да работи ефективно и без претоварване и по този начин да минимизират всички тези показатели до възможния минимум. Остава надеждата, че дори да се инфектират 70% от популацията преди да отзвучи епидемията, здравната ни система ще успее да обхване адекватно нуждаещите се от хоспитализация, лечение и интубация. Китай показа добър пример за справяне с епидемията – наложена и контролирана изолация, скрийнинг и хоспитализация на нуждаещите се. Южна Корея постигна още по-добри резултати в ограничаване на епидемията – препоръки за карантина, скрийнинг по квартали или дори у дома, социални мерки. Обединеното кралство и Холандия преразгледаха своята политика на отворени врата, с цел естествено имунизиране на населението, поучени от горчивия опит на Италия. В Северна Италия, освен късно предприетите мерки и човешката плетора (мачове и фестивали), се обсъжда наличието на фактор, свързан с предполагаем специфичен хранителен дефицит, екологичен проблем или друга социо-географски определена причина.
Фиг. 7. Крива на епидемията без и с интервенция.
1. По-късен пик на епидемията
2. Противоепидемичните мерки сплескват стръмната крива надолу и намаляват натиска върху болниците и здравната мрежа
3. Намалява броя на болните и на здравните щети
Далечните усложнения включват удължена зависимост от вентилация, поради развита белодробна фиброза. Описани са и случаи с пръсната ограничена фиброза, прояваваща се със задух при физически усилия след преболедуване. Възможно е в хода на епидемията да се натрупа голям брой от пациенти, които не могат да се откъснат от механичната вентилация.
- Лимфопенията предсказва лош изход
- Съотношението неутрофили/лимфоцити е по-добър прогностичен фактор, отколкото лимфопенията и CRP
- Съотношение неутрофили/лимфоцити >3 насочва към лоша прогноза
- Други предиктори за лош изход са CRP и феритин, LDH и D-димери
- D-димери над 1 μg/L е строг независим предиктор за смърт. (Zhou et al. 3/9/20).
Нормално е да очакваме поява на траен имунитет след преболедуване. Това предстои да се разбере. Все пак ако вирусът успее да преживее до другата зима и мутира както този на грипа, ще са налице нови предизвикателства.
Полезни мерки
Необходимо е да редуцират излишните посещения на спешните звена, лекарски кабинети и лечебни заведения. Телефонният контакт с общопрактикуващия лекар и съответните звена е добър заместител на личното присъствие. По възможност се спестяват неспешни хоспитализации, консултации, изследвания и прегледи.
Здравната система трябва да може да консултира и дистанционно, както и да разубеждава за големи струпвания на пациенти в малки помещения, което би засилило дисеминацията.
Южна Корея разработи система за вземане на проба по домовете, за да избегне струпване на пациентите в спешните отделения. Там приложиха и геостациониране на SIM-картите на инфектираните и регистрация на техните контакти с други хора, с оглед издирване и ефективна карантина на всички контактни лица.
Полезен е опитът на град Во (до Венеция) с 3000 души население, където здравните власти с помощта на академичната общност проведе тест на всички жители, включително тези, които нямат никаква симптоматика. Това им позволи да поставят под карантина още преди да имат симптоми всички безсимптомни или симптомни носители на вируса. По този начин разпространението на коронавируса беше спряно за по-малко от 14 дни. Изводът им е: пандемията може да се спре, ако се тестват всички граждани, без значение с или без симптоми. СЗО препоръча подобен подход, тъй като изолацията сама не е достатъчна. Би трябвало да се направи опит за масово изследване на определени клъстери със серологичен пресяващ тест и епидемиологична цел – карантина на всички положителни.
Огромната част от инфектираните ще се възстанови спонтанно без необходимост от специални медицински грижи (вероятно повече от 80%). Пациентите с с лека симптоматика могат да се изписват за лечение в домашни условия с инструкции за самоизолация. Тези решения трябва де се вземат в съзвучие с ръководството на болничното заведение, местните здравни власти и Националния оперативен щаб.
Показателите, които индицират, че домашното лечение е възможно, са:
- Способност на пациента да разбере, осигури, приеме и усвои необходимостта от самоизолация, с отделна спалня и баня
- Възможност да потърси помощ, ако се влоши
- Хората и близките, с които живее в един дом не са с повишен риск от усложнения при COVID-19 инфекция – възрастни, бременни, лица с тежки общи болести
- Пациенти без хипоксемия, без белодробни инфилтрати и без други тежки клинични изяви
- Осигуряване на едномесечна домашна изолация след изписването
- Изписването на всеки инфектиран от лечебно заведение се извършва след подобрение в състоянието и 2 отрицателни PCR проби в рамките на 24 часа.
Превенция и контрол на инфекцията
Липсва ваксина срещу SARS-CoV-2 засега. Разработват се повече от 12 ваксини в Китай, Русия, САЩ, Франция и др. страни. В Китай обявиха, че изпитват върху доброволци „Едноцентрово, отворено, с ескалираща доза, фаза 1, клинично изпитание на рекомбинантна коронавирусна ваксина (аденовирусен вектор) при здрави възрастни хора между 18 и 60 години“. Работи се и върху аерозолна ваксина. Понеже разпространението на вируса е силно изразено сред здравните работници, защитното облекло, маска и очна защита са задължителни. Трябва да носят мантия, гащеризон, ръкавици, очила или лицев щит, лицев респиратор или респиратор с филтър. Необходима е и респираторна изолационна стая.
Въпросът кой да носи маска трябва да бъде решен еднозначно – всички и то през време на цялата епидемия! Това се налага, ако искаме да ограничим епидемията, защото никой не знае дали е инфектиран, кога е инфектиран или дали е безсимптомен носител. Добре е политиците и проминентните личности да дават личен пример.
Сегашната пандемия води до дебата за ефективността на карантината в Китай и другите страни. Изглежда със строгите мерки, които Китай приложи, даде възможност на останалия свят да се организира, но не и да предпази от глобалното разпространение на вируса SARS-CoV-2 (COVID-19). Карантината, наложена на пътниците и екипажа на круизния кораб „Diamond Princess“, показа увеличена трансмисия и стотици инфектирани. Когато карантината се проведе правилно, трансмисията може да се намали, естествено при известно нарушение на човешките права. От друга страна при днешната световна мобилност, вероятно е много трудно, дори невъзможно, да се приложи напълно ефективна карантина.
Възможните сценарии пред света и България са трудно предвидими, но стремежът е да се вземат всички противоепидемични мерки. Песимистичният сценарий пред света е, че след пандемията вирусът ще персистира и догодина отново ще може да предизвика епидемия. Остава надеждата за създаване на ефективна ваксина. Оптимистичният изход за света е изчезване на вируса след преминаване на епидемията и излекуване и на последния инфектиран (подобно на SARS и MERS). През 2003 г. SARS-CoV се появи и предизвика епидемия в Китай, докато през 2004 г. вирусът изчезна и повече не се появи. През 2011 г. MERS-CoV предизвика епидемия в Саудитска Арабия, но и той изчезна и повече не се появи. Песимистичният сценарий пред България е повторение на сегашната италианска епидемия. Надяваме се на оптимистичния, при който всички навреме взети противоепидемични мерки силно ще понижат броя на инфектираните и нейното протичане ще бъде абортивно с минимизиране на всички здравни, икономически, социални и медицински щети, а лятото също ще допринесе за стихване на епидемията. За следващата година вече можем да очакваме наличен имунитет сред популацията, ефективна ваксина или изчезване на вируса.
Необходими са много изследователски, научни и лекарски усилия, за да се създадат бързи и точни диагностични тестове, ефективно противовирусно лечение и безопасна профилактична ваксина. За постигане на тези цели са нужни глобални действия и подкрепа.
Ключовите послания за превенция са: социална изолация (карантина), масов (серологичен) тестов скрийнинг, хигиена, дезинфекция, физическа дистанция, вода и сапун, маски за всички и всички с маски, възраст(!), чист въздух, дом, пазете лекарите.
България и българите са се справяли успешно и с по-тежки проблеми. Ще успеем и сега!
Библиография:
1. Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: summary of a report
2. of 72 314 cases from the Chinese Center for Disease Control and Prevention. JAMA. Published February 24, 2020. doi:10.1001/jama.2020.2648 ArticlePubMedGoogle Scholar
3. Del Rio C, Malani P. Novel coronavirus—important information for clinicians. JAMA. Published February 5, 2020. doi:10.1001/jama.2020.1490 ArticlePubMedGoogle Scholar
4. Carlos del Rio, Preeti N. Malani, MSJ. COVID-19—New Insights on a Rapidly Changing Epidemic. JAMA. Published online February 28, 2020. doi:10.1001/jama.2020.3072
5. Bai Y, Yao L, Wei T, et al. Presumed asymptomatic carrier transmission of COVID-19. JAMA. Published online February 21, 2020. doi:10.1001/jama.2020.2565 ArticlePubMedGoogle Scholar
6. Zhang W, Du RH, Li B, et al. Molecular and serological investigation of 2019-nCoV infected patients: implication of multiple shedding routes. Emerg Microbes Infect. 2020;9(1):386-389. PubMed Google Scholar Crossref
7. Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China. JAMA. Published online February 7, 2020. doi:10.1001/jama.2020.1585 ArticlePubMedGoogle Scholar
8. Chen H, Guo J, Wang C, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women. Lancet. Published February 12, 2020. doi:10.1016/S0140-6736(20)30360-3Google Scholar
9. Bhatia S, Imai N, Cuomo-Dannenburg G, et al. Report 6: relative sensitivity of international surveillance. Accessed February 24, 2020. https://www.imperial.ac.uk/media/imperial-college/medicine/sph/ide/gida- llowships/Imperial-College—COVID-19—Relative-Sensitivity-International-Cases.pdf hang D, Lin M, Wei L, et al. Epidemiologic and clinical characteristics of novel coronavirus infections involving 13 patients outside Wuhan, China. JAMA. Published online February 7, 2020. doi:10.1001/jama.2020.1623
10. Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020; 395: 497e506 2. Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med Adv 2020;
11. 24. https://doi.org/10.1056/NEJMoa2001017. Acccess Published January 3. World Health Organization. Novel coronavirus (2019-nCoV) situation report. Available from: https://www.who.int/ emergencies/diseases/novel-coronavirus-2019/situationreports. [Accessed 9 February 2020]
12. Parry J. China coronavirus: cases surge as official admits human to human transmission. BMJ 2020; 368: m236
13. Cheng VCC, Wong SC, To KKW, Ho PL, Yuen KY. Preparedness and proactive infection control measures against the emerging Wuhan coronavirus pneumonia in China. J Hosp Infect 2020 Adv 2020; 18. https://doi.org/ 10.1016/j.jhin.2020.01.010. Acccess Published January
14. Holshue ML, DeBolt C, Lindquist S, et al. First case of 2019 novel coronavirus in the United States. N Engl J Med Adv 2020; 31. https://doi.org/10.1056/NEJMoa2001191. Acccess Published January
15. Lu RJ, Zhao X, Li J, et al. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. Lancet Adv 2020; 29. https://doi.org/10.1016/S0140-6736(20)30251-8. Acccess Published January
16. Chan JF, Kok KH, Zhu Z, et al. Genomic characterization of the 2019 novel human-pathogenic coronavirus isolated from a patient with atypical pneumonia after visiting Wuhan. Emerg Microbe. Infect 2020; 9: 221e36
17. Zhang LS, Shen FM, Chen F, Lin ZG. Origin and evolution of the 2019 novel coronavirus. Clin Infect Dis Adv 2020; 3. https://doi.org/10.1093/cid/ciaa112. Access Published February
18. Centers for Disease Control and Prevention. 2019 Novel coronavirus. Available from: https://www.cdc.gov/ coronavirus/2019-ncov/faq.html. [Accessed 8 February 2020]
19. Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med Adv 2020; 29. https://doi.org/10.1056/NEJMoa2001316. Acccess Published January
20. Wu JT, Leung K, Leung GM. Nowcasting and forecasting the potential domestic and international spread of the 2019-nCoV outbreak originating in Wuhan, China: a modelling study. Lancet Adv 2020; 31. https://doi.org/ 10.1016/S0140-6736(20)30260-9. Acccess Published January
21. Chen N, Zhou M, Dong X, et al. Novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet Adv 2020; 29. https://doi.org/10.1016/S0140-6736(20)302117. Acccess Published January
22. Ghani AC, Donnelly CA, Cox DR, et al. Methods for estimating the case fatality ratio for a novel, emerging infectious disease. Am J Epidemiol 2005; 162: 479e86
23. World Health Organization. Summary of probable SARS cases with onset of illness from 1 November 2002 to 31 July 2003. Available from: https://www.who.int/csr/sars/ country/table2004_04_21/en. [Accessed 7 February 2020]
24. World Health Organization. Middle East respiratory syndrome coronavirus (MERS-CoV). Available from: https://www. who.int/emergencies/mers-cov/en/. [Accessed 9 February 2020]
25. World Health Organization. International health regulations 2005. Available from: https://apps.who.int/iris/bitstream/handle/10665/246107/9789241580496-eng.pdf;jsessionid=CEB2B12AFC7EB3DE9E2993B7CFA6E5AB? Sequence & equals;1, [Accessed 9 February 2020]
26. World Health Organization. Novel coronavirus (2019-nCoV) technical guidance: laboratory testing for 2019-nCoV in humans. Available from: https://www.who.int/ emergencies/diseases/novel-coronavirus-2019/technicalguidance/laboratory-guidance. [Accessed 9 February 2020]
27. Hung CT, Ho PL. High-risk procedures: how to play it safe. In: Chan JCK, Taam Wong VCW, editors. Challenges of severe acute respiratory syndrome. Hong Kong: Saunders Elsevier; 2006. p. 205e24
28. World Health Organization. Novel coronavirus (2019-nCoV) technical guidance: infection prevention and control. Available from: https://www.who.int /emergencies/diseases/novelcoronavirus-2019/technical-guidance/infectionprevention-and-control. [Accessed 9 February 2020]
29. Nicolle L. SARS safety and science. Can J Anesth 2003; 50: 983e8 22. Loeb M, McGeer A, Henry B, et al. SARS among critical care nurses, Toronto. Emerg Infect Dis 2004; 10: 251e5
30. Caputo KM, Byrick R, Chapman MG, Orser BA. Intubation of SARS patients: infection and perspectives of healthcare workers. Can J Anaesth 2006; 53: 122e9
31. Centers for Disease Control and Prevention. Interim infection prevention and control recommendations for patients with confirmed 2019 novel coronavirus (2019-nCoV) or persons under investigation for 2019-nCoV in healthcare settings. Available from: https://www.cdc.gov/coronavirus/2019-nCoV/ hcp/infection-control.html. [Accessed 9 February 2020]
32. University of Toronto. Coronavirus and safety precaution. Available from: https://www.anesthesia.utoronto.ca/ news/coronavirus-and-safety-precautions.
33. Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet (London, England). 2020;395(10223):497-506.
34. Song Y, Liu P, Shi XL, et al. SARS-CoV-2 induced diarrhoea as onset symptom in patient with COVID-19. Gut. 2020:gutjnl-2020-320891.
35. Rahier JF, Papay P, Salleron J, et al. Influenza A (H1N1)v infection in patients with inflammatory bowel disease: a case series. Aliment Pharmacol Ther. 2011;33(4):499-500.
36. Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020:e201585.
37. Cai G. Bulk and single-cell transcriptomics identify tobacco-use disparity in lung gene expression of ACE2, the receptor of 2019-nCov. medRxiv. 2020:2020.2002.2005.20020107.
38. Heymann DL, Shindo N, Scientific WHO, Technical Advisory Group for Infectious H. COVID-19: what is next for public health? Lancet (London, England). 2020;395(10224):542-545.
39. Russell CD, Millar JE, Baillie JK. Clinical evidence does not support corticosteroid treatment for 2019-nCoV lung injury. Lancet (London, England). 2020;395(10223):473-475.
40. Stephen A. Lauer, Kyra H. Grantz, Qifang Bi, Forrest K. Jones, Qulu Zheng, Hannah R. Meredith, Andrew S. Azman, Nicholas G. Reich, Justin Lessler. The Incubation Period of Coronavirus Disease 2019 (COVID-19) From Publicly Reported Confirmed Cases: Estimation and Application
41. B. Cao, Y. Wang, D. Wen еt al. A Trial of Lopinavir–Ritonavir in Adults Hospitalized with Severe Covid-19. The New England Journal of Medicine. March 20, 2020.
42. Prophylactic and therapeutic remdesivir (GS-5734) treatment in the rhesus macaque model of MERS-CoV infectio. Emmie de Wita, Friederike Feldmannb, Jacqueline Cronina, Robert Jordanc, Atsushi Okumurad, Tina Thomasa, Dana Scottb, Tomas Cihlarc, and Heinz Feldmanna. pnas.org/cgi/doi/10.1073/pnas.1922083117
43. Physicians work out treatment guidelines for coronavirus. Korea Biomedical Review. 13 February 2020. Retrieved 18 March 2020.
44. „Azioni intraprese per favorire la ricerca e l’accesso ai nuovi farmaci per il trattamento del COVID-19“. Italian Medicines Agency (AIFA) (in Italian). 17 March 2020. Retrieved 18 March 2020.
45. Yao, Xueting; Ye, Fei; Zhang, Miao; Cui, Cheng; Huang, Baoying; Niu, Peihua; Liu, Xu; Zhao, Li; Dong, Erdan; Song, Chunli; Zhan, Siyan (9 March 2020). „In Vitro Antiviral Activity and Projection of Optimized Dosing Design of Hydroxychloroquine for the Treatment of Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2)“. Clinical Infectious Diseases. doi:10.1093/cid/ciaa237. ISSN 1537-6591. PMID 32150618.