Брой 2/2019
Проф. д-р Х. Одисеев1, д.м.н., Проф. д-р В.Дойчева2, дмн., Проф.д-р Т. Димитрова2, дм.
1. Национален Център по Инфекциозни и Паразитни болести – София
2. Катедра по епидемиология, Медицински Университет – София
Етиология
Причинителят на варицелата носи двойното име, Варицела – Зостер Вирус ( VZV) , защото причинява две болести : класическата Варицела и Херпес Зостер. Вирусът принадлежи към семейството херпесни вируси ( Herpesviridae ), род Varicella – Herpes Zoster. Притежава свойствата на семейството : морфологични (кръгла форма, големина, ДНК геном и множество протеини : структурни , участващи в изграждането му и биологични ( участващи в проникването, размножението и изхода на потомството на вируса от заразената клетка ) . Едно от най-важните му свойства е : проникнал веднъж в организма, той не го напуска, а остава в него в латентно състоя-ние през целия му живот. След утихване на клиниката на варицелата, вирусът предвижвайки се по сетивните нерви, достига до ганглиите им, разположени в страни на гръбначния стълб и се отдава на “ дълбок сън “. При определени условия, той се събужда и използвайки същите нерви достига до кожата, за да развие втората болестна единица – Херпес Зостер.
Епидемиология
Болестта варицела, заедно с морбили, заушката и рубеолата бе “задължителна“ детска болест. След въвеждането на ваксиналната профилактика на първите три, варицелата остана единствената детска болест с масово разпространение. Поради нередовното регистриране и безсимптомните форми, точният брой на болните не може да се установи, затова за него ще добием представа по данните на хоспитализираните. Според СЗО през 2013 г. в световен мащаб са хоспитализирани 4.2 милиона болни с компликации, от които 4, 200 починали. Малко по – точна представа можем да си съставим и по данни от Германия : при средна годишна раждаемост 800, 000 , ежегодно се регистрират около 740, 000 заболели. В България се регистрират средно годишно над 30, 000 болни, с периоди на снижение и циклични повишения. Цифра, която не отразява действителността, поради горните причини. Въздушно капковия механизъм на предаване на вируса, високият контагиозен индекс и всеобщата възприемчивост, спомагат за бързото му разпространение и допринасят факта за една от най-масовите инфекциозни болести. Заболеваемостта е най-висока в детската възраст от 1 до 4 години, следвана от 5 до 9 и от 10 до 14 годишните. В останалите възрастови групи заболеваемостта рязко спада. Повече от 85% от лицата над 20 годишна възраст имат антитела срещу вируса.
Патогенеза и Клиника
Патогенеза. Входната врата на вируса са горните дихателни пътища, където започва и неговото размножение. От тук тръгва първата вълна на виремията, която засяга вътрешните органи : белия дроб, чревните стени, черния дроб, далака и другите вътрешни органи. От тях след допълнително размножение започва втората вълна на виремията – засягане на кожата. Клиничните симптоми се проявяват след инкубационен период от около две седмици.
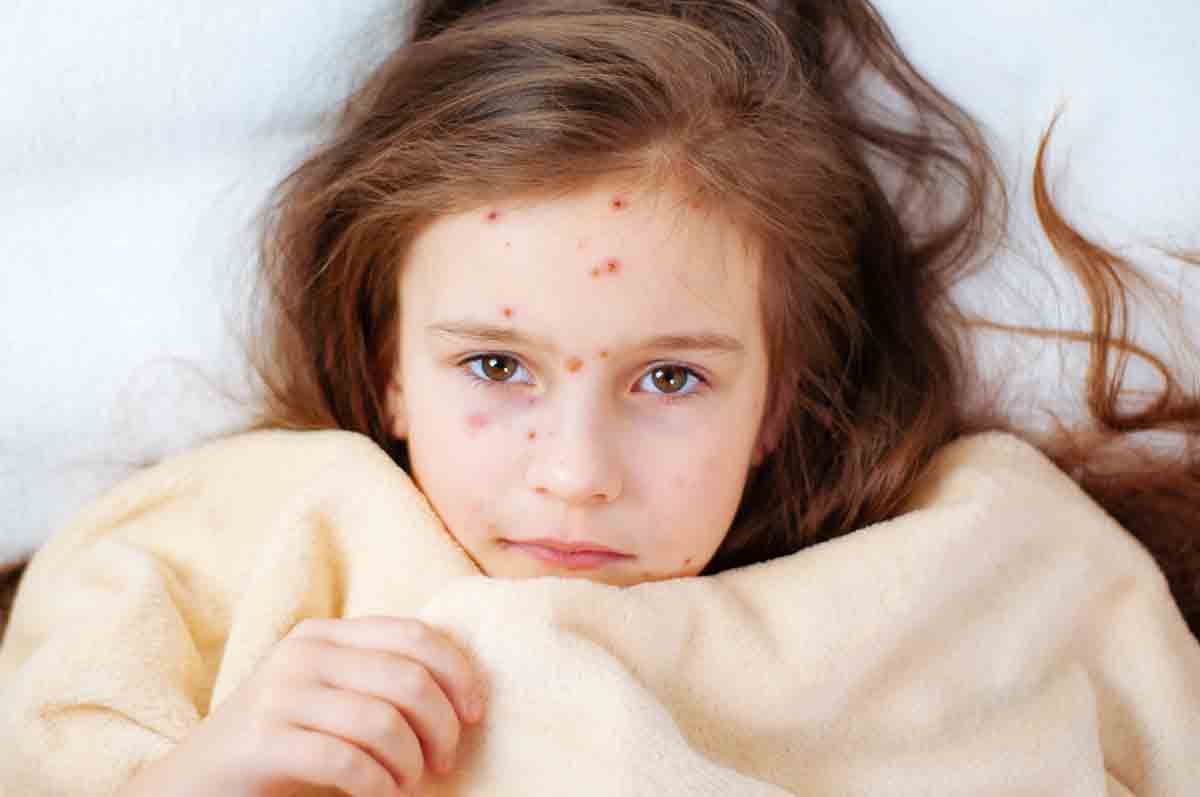
Клиниката на заболяването е добре позната: повишена температура, ринофарингит, обща отпадналост, не висока температура. След 1 – 2 дни се явява обривът, който постепенно еволюира : зачервени петънца, с последващи папули , везикули, пълни с течност, отначало бистра, след няколко дни пурулентна, засъхване, образуване на крусти, излющване и накрая розови петънца, които с времето избледняват. При бактериална инфекция могат да останат трайни белези. Обривът е полиморфен : по-едно и също време се наблюдават всички видове морфологични единици. По брой варират от единични до пълно покритие на тялото.
Варицелата се счита за лека болест. Но клиничното протичане зависи от редица обстоятелства : възраст, имунно състояние на организма и други фактори. Най-тежко боледуват децата до 6-ия месец от раждането, най-леко от третата до петата година.
При заболяване на бременна жена (конгенитална варицела), вирусът преминава през плацентата и засяга ембриона. Най-тежко през първото тримесечие след заразяването : поразяване на костите, мозъка, очите и другите органи на плода, със смъртност и аборти до 25%. При заразяване през последната седмица на бременността (неонатална варицела), новороденото развива дисеминирана инфекция, със засягане на множество органи и смъртен изход до 30%. Особено тежка е клиниката при децата до 6-ия месец (постнатална варицела). Вирусът причинява и сериозни усложнения на централната нервна система, на вътрешните органи и бактериални кожни инфекции. За пример, към данните на СЗО, съобщени по-горе ще посочим пак Германия. През 2003 г. в страната са хоспитализирани 39, 720 болни с тежка клинична форма, от тях 5,750 с усложнения и 22 починали.
Преболедувалите получават пожизнен клетъчен и хуморален имунитет. Но той не елиминира вируса, локализиран в нервните ганглии, където остава постоянно в латентно състояние.
Диагноза
Типичната форма на варицелата, с помощта на епидемиологичните данни, се диагностицира лесно. Обикновено не са нужни лабораторни изследвания. Те са необходими при атипично протичане и при
увреждания на други органи, с цел потвърждаване ролята на варицелния вирус. В тези случаи се използват вирусологични, серологични и биологично-молекулярни методи. За изолиране на вируса се използва течност от везикулите, където вирусът е в изобилие. Вирусът се размножава много добре в човешки ембрионални клетъчни култури. Доказването му става чрез цитопатичния ефект или имунофлуорисцентно изследване. От серологичните изследвания се използват : Вирус Неутрализиращата Реакция (ВНР) и ELISA , с цел установяване на IgM антитела , доказващи прясна инфекция. От биологично молекулярните методи най-бърза и най-доказателна е Полимеразно Верижната Реакция (PCR).
Лечение
При леките форми се използва симптоматично лечение. За предпазване от кожни инфекции се прилагат антимикробни препарати. При тежките случаи се прибягва до химиотерапевтици от групата на противохерпесните препарати и имунотерапевтичните продукти: интерферон, хуморални антитела и специфичен имуноглобулин.
Ваксинопрофилактика
Класическите протиоепидемични мерки, включително и 10 дневната карантина, са неефективни. Единственото ефикасно средство е ваксиналната профилактика. Още през 1974 г японски изследователи създадоха жива варицелна ваксина, използвайки щама Ока. Вирусът е изолиран от течност, взета от мехурче на болно дете и е отслабена патогенността му чрез пасажи на клетъчна култура от човешки ембрионален бял дроб, след това върху ембрион на морски свинчета и накрая на човешки диплоидни клетки (Wi-38). Много-годишните проучвания на ваксината показаха добра поносимост, висока имуногенна активност и сигурна защита срещу инфекцията. Обаче ваксината не намери широко приложение поради съмнението за продължителността на постваксиналния имунитет и страха от отлагане на заболяването в по-късната възраст, когато инфекцията протича тежко (подобно на вариола) и от опасността за повишаване на случаите от постваксинален херпес зостер. В продължение на много години ваксината е прилагана в болниците като нозокомиално средство за предпазване на деца с рискови фактори : имуносупресирани и малигнено болни ( остара левкемия, левкемична ремисия, малигнени лимфоми.)
Дългогодишните проучвания показаха, че страховете са неоснователни. Полученият посваксинален имунитет е пожизнен, а рискът от херпес зостер при имунизираните е многократно по-нисък по честота от този при естествената инфекция. Към тях трябва да прибавим и постигнатите успехи във ваксинопрофилактиката на морбили, паротит и рубеола, които бяха също подложени неоправдано дълги години на горните заплахи. Резултатите от ваксинопрофилактиката на последните предоставят възможността за присъединяване на варицелната ваксина към комбинираната ваксина срещу горните три инфекции ( морбили-паротит-рубеола), гарантиращо плътно обхващане на подлежащите контингенти.
През 1994 г. Фамацевтичната фирма GlaxoSmithKline ( Белгия) създаде ваксината Varilrix, a Merck (САЩ) – Varivax. Ваксинините се прилагат двукратно : първата доза на деца от 12 до 18 месечна възраст, а втората 0т 4 до 6 годишните. И двете ваксини са безвредни, добре поносими (лека местна болезненост), високо имуногенни ( създават антитела до 95% ) и осигуряват защита до 100%. В Калифорния, еднократната ваксинацията на 6316 деца показа снижение на заболевaeмостта в 78.8%, на леката клинична форма в 92%, а на тежката в 100%. Редовното и плътно двукратно приложение на ваксината в 4 Щата ( Илиноис, Мичиган, Тексас и Западна Виржиния) доведе до рязко снижение на заболеваемоста. Масовото приложение на варицелната ваксина не показа преместване на заболяването в късната възраст. Не се установи и увеличаване появата на Херпес Зостер, обратно – я намали. Получените положителни резултати даде основание на САЩ да включат ваксинацията в имунизациония им календар още в 1995 г. Понастоящем ваксината се прилага в много страни, включително и в Европа. Ваксинацията допринася и съществен икономически ефект. Стойността на разходите по получаване и приложение на ваксината е над 10 пъти по- ниска от загубите от естествената инфекция.
В 1998 г СЗО предложи включването на ваксините в имунизационните календари на отделните страни, с покритие над 80% на контингентите.
През 2005 г. Merck създаде комбинираната ваксина ProQuad, a GlaxoSmitKline – Priorix Tetra, съдържащи компонентите морбили-паротит-рубеола-варицела. И двете ваксин показват лека поносимост , пълна безвредност, висока имуногенност, съзадават стопроцентово антитела и срещу четирите компоненти. При еднократно приложение ваксината намалява заболеваемостта в 74%, а при двукратно в 90%. Доказана бе и продължителността на придобитата защита. В страните прилагащи 2 дози и плътно приложение, ваксините намаляват заболеваемостта, броят на тежките форми, нуждаещи се от хоспитализация и смъртните случаи. Сравнителните имунологични проучвания между моноваксините и комбинациите не показа различие.
През декември, 2014 г. СЗО предложи на 33, предимно високо социо-икономически страни да включат комбинираните ваксини, прилагани двукратно в имунизационните им календари. С повтаряне на препоръката за обхващане над 80 % от подлежащите контингенти. На предложението възкликнаха САЩ, Германия, Италия, Франция, Канада, Испания, Гърция, Скандинавските страни и останалите други.
За съжаление в България, ръководните здравни органи не оценяват по-достойнство ваксиналната профилактика на варицелата, не се прилага ваксина и болестта продължава да се шири масово и безконтролно и да нанася съществени здравни и икономически вреди. Не се провеждат и научни проучвания.
Литература
• Дундаров С , Дундарова Д, Генова П. . Херпесни вируси. Клинична вирусология, 2006, 192-197
• Петкова Т. Варицела – необходима ли е ваксинопрофилактика. Обща мед. 2007, 9, 1, 19-20
• Cherson A et al. Live attenuated varicella vaccine efficacy for children with leukemia in remission. JAMA, 1984, 252, 355-362.
• White CY et al. Varicella vaccine (Varivax) in heаlthy children and adolеscents : results from clinical trials, 1987-1989. Pediatrics, 87, 1991, 604-810.
• Choo PW et al. The epidemiology of varicella and its complications. Infect Dis, 1995, 172, 706-712.
• WHO. Varicella vaccine. Who position. Weekly Epidemiological Research, 1998, 73, 241 -248
• Schinefield HR et al. Vaccination with measles, mumps, and rubella vaccine and varicella vaccine: safety, tolerability, immunogenicity, persistence of antibody and duration of protection against varicella in healthy children. Pediatr Infect Dis, 2002, 21, 555-561.
• Boelle PY and Hanslik T. Varicella in no immune persons: incidence, hospitalization and mortality rate: Epidemiol Infect, 2002, 120, 599-606.
• Lau YL et al. A comparison of safety, tolerability and immunogenicity of Oka /Merck varicella vaccine and Varivax in healthy children. Vaccine, 2002, 20, 2942-2949.
• Gershon AA. Varicella vaccine: rare serious problems – but the benefit is still outweigh the risk. J Infect Dis, 2003, 188, 945-947.
• Banz K et al. The burden of varicella in Germany potential risk and economic impact. Eur J Health Econom, 2004, 5, 46-53.
• Carapetis JR et al. The burden and cost of the hospitalisated var!cella and zoster in Australian children. Vaccine, 2004, 23, 755-761.
• Centers for Diseases Control and Prevention. Prevention of varicella. Recommendations of the Advisory Committeeman immunization Practices (ACIP). MMWR: Recomm. REP. 2007, RR- 4, 1- 40.
• Lee Yl et al. Vaccine – era. Varicella epidemiology school population 2002-2007. Pediatrics , 2008, 6, 1548-1554.
• Bonanni P et al. Varicella vaccination in Europe – taking the practical approach. BMC, 2009 Med 7, 26.
• Marin M et al. Near elimination of varicella deaths in US after implementation of the vaccination program. Pediatrics, 2011, 128, 214-220.
• Bonanni P et al. Primary versus secondary failure after varicella vaccination: implication for interval between 2 doses. Pediatr Infect Dis J, 2013, 32, e 305-e313.
• Garcia CM et al. Impact of universal two dose vaccination on varicella epidemiology in Navara Spain, 2006 to 2012. Eurosurveill, 2013, 18, 2050-2052.
• Unim B et al. Economic evaluation of varicella vaccination. Hum Vaccine Immunother, 213, 9, 1932-1942.
• Primula R et al. Protection against varicella with two dose combined MMPV versus Оne dose of monovalent varicella vaccine. Lancet, 2014, 383, 1313-1324.
• Papoulakas O et al. Success and challenge in varicella vaccine. Ther Adv Vaccines, 2014, 2, 2, 39-55.
• WHO. Varicella and Herpes Zoster vaccines. WHO position paper. 2014, 89, 265-287
• Center for Disease Control and Prevention. Varicella the Iink Book (Accessed on Dec.5th, 2016: www.cdc.gov/vaccines/pubs/pink book/downloads/varicella. Pdf.
• Varicella vaccination in the European Union (Accessed on Dec 6th , 2016: http//ecdc europ,eu/en publication Varicella-Gidelance-2015.pdf
• Wutzler P. et al. Varicella vaccination – the global experience. Expert Rev Vaccines, 2017, 16, 8, 833-843.






