Пациентка на 55-годишна възраст е с анамнеза биполярно разстройство от 32 години. В момента лекарството, което взима за биполярното разстройство е литиев карбонат с удължено освобождаване 600 mg орално сутрин и вечер и арипипразол 10 mg два пъти дневно. Взима литий повече от 10 години и арипипразол от 6 месеца. От анамнезата й се вижда, че преди около 20 години е била лекувана с халоперидол за неизвестен период време. (Табл. 1).
Табл 1. Анамнеза на пациентката
| Анамнеза | Находки |
| Медицинска |
Хипертензия/хипертония/ Диабет тип 2 |
| Семейна |
Баща на 78 години с анамнеза биполярно разстройство през целия си живот. Майка на 75 години в добро здраве |
| Социална |
Омъжена от 25 години Две големи деца на 22 и 21 години |
| Психосоциална |
Отрича употреба на алкохол Не пуши |
| Минали и настоящи лекарства |
|
| Имунизации | До момента; годишно за сезонен грип |
Медицинската анамнеза на пациентката е източник на информация, отнасяща се за диагнозата й.
Пациентката се оплаква на лекаря си, че „задните й зъби тракат непрестанно“ и „понякога челюстта й се движи напред-назад, дори и да се опитва да я задържи неподвижна.“ Съобщава също за трудности при говорене и дъвчене (Табл.2).
Табл. 2. Обобщение на неврологичните обсервации на пациентката
Ментален статус: напрегната, внимателна и ориентирана
Черепно-мозъчни нерви:
• Зрително поле – нормално
• Лицева чувствителност – интактна към дразнение във всичките 3 участъка билатерално. Отговори на роговицата – интактни.
• Лице симетрично с нормално затваряне на очите и усмивка
• Слух – нормален при драскане с пръсти
• Небце – симетрично повдигнато
• Абнормни движения в орофациалната област. Състоят се от бързи, повторяеми движения, включващи областта на устата, устната кухина и езика в комбинация с движения като облизване, мляскане и дъвчене.
Моторика:
• Поклащане в изправено положение
• Кръстосване и разкръстосване на краката в седнало положение
• Неспособност за седене неподвижно, шаване, поклащане от крак на крак и пристъпване
Рефлекси:
• Рефлексите са 2+ и симетрични в бицепсите, трицепсите, колената и глезените. Плантарните отговори са флексорни.
Сензорност:
• Леко докосване, дразнене, чувство за позиция и вибрация – интактни в пръстите на ръцете и краката
Координация:
• Лек видим тремор на ръката в разгънато положение
• Липсва диссиметрия при теста пръст-нос или пета-коляно
Походка/Поза:
• Стойка нормална
• Тест на Ромберг отрицателен
• Походка стабилна, с нормални стъпки, основа, размахване на ръцете и обръщане
• Пети и пръсти на краката при вървеж нормални
• Тандемна походка нормална
Провеждането на щателен физически преглед е много важно за поставяне на диагноза Късна дискинезия /КД/, включително диферециална диагноза.
Въпрос
Какви допълнителни тестове са необходими за диагностициране на абнормните движения на пациентката
• По-пълен неврологичен преглед преди да се обмислят допълнителни тестове
• Пълна биохимия и ниво на литий
• Изследване нивото на щитовидната жлеза и ядрено-магнитен резонанс
• Ядрено-магнитен резонанс и изследване нивата на литий, щитовидна жлеза и церулоплазмин
Верен отговор: Ядрено-магнитен резонанс и изследване нивата на литий, щитовидна жлеза и церулоплазмин
Ядрено-магнитният резонанс /ЯМР/ е необходим за изключване на абнормалност като многократни лакунарни инсулти, заболяване на бялото вещество на мозъка и абнормни признаци в базалните ганглии. Хипертиреодизмът може да доведе до лек тремор и в редки случаи може да причини хорея. Неврологичните усложнения от болестта на Уилсън могат да включват неволеви движения и психиатрични усложнения, вкл. психоза, въпреки че болестта на Уилсън е рядка на тази възраст. Високото ниво на литий може да доведе до тремор, миоклонус и рядко до други неволеви движения.
Скрининг за КД
Диференциалната диагноза за пациенти с абнормни движения е широка и лекарят трябва да се ръководи от клиничен неврологичен преглед. Целите на неврологичния преглед при пациенти със симптоми включва определяне наличието на неврологична дисфункция, изследване кои части от неврологичната система са засегнати и ръководене избора на допълнителни диагностични тестове.
Едно от най-използваните средства е Скалата за абнормни неволеви движения /САНД/. Тази 12-степенна скала оценява тежестта на дискинезията (специално орофациални движения, движения на крайниците и торса) при пациенти, приемащи неврологични лекарства. Допълнителни точки оценяват общата тежест на движенията, всякакви органичения, произтичащи от движенията, степента на осъзнаване от пациента при извършване на движенията и умората, свързана с това. Попълването на скалата отнема само 10 мин. САНД се използва интензивно за оценка на КД в клинични проучвания на антипсихотични медикаменти. Ако резултатът от САНД е 2 или повече движения или резултат 3 от едно единствено движение, то е налице диагноза КД. Националният институт по психично здраве на САЩ препоръчва резултатите от САНД да не се съобщават на пациентите.
Препоръчва се САНД да се назначава на всеки 3 до 6 месеца при мониториране на пациента за развитие на КД, ако той приема антипсихотици от първо поколение /АПП/ и на всеки 6 до 12 месеца, ако приема антипсихотици от второ поколение /АВП/. САНД може също да се използва за проследяване тежестта на установена с времето КД.
На пациентката е приложена САНД и общият резултат е 12 с 2 в 2 области и 3 в друга. Назначават се ЯМР, кръвни проби за нива на литий, щитовидна жлеза и серулоплазмин.
Въпрос:
Да се направят ли промени в режима на лечение на пациентката, докато се изчакват резултатите от изследването?
• Да, намалява се дозата арипипразол до 5 mg два пъти дневно
• Да, добавя се алпразолам 1 mg веднъж дневно и се спира арипипразола
• Да, намалява се арипипразола до 5 mg два пъти дневно и се добавя алпразолам 1 mg веднъж дневно
• Не, изчакват се резултатите от изследванията
Верен отговор: Да, намалява се арипипразола до 5 mg два пъти дневно и се добавя алпразолам 1 mg веднъж дневно
Пациентака има нарушено качество на живот, поради затрудненията, които изпитва при хранене и дъвчене. Би било подходящо да се предприемат стъпки за облекчаване на симптомите й докато се изчаква за резултатите, за да се установи причината за симптомите.
Лечение на началните симптоми
Ако резултатът от САНД на пациентката предполага диагноза КД, лекарят трябва да обмисли дали все още е необходимо тя да приема антипсихотичен медикамент. Този въпрос трябва да се дискутира с нея или със семейството й. Ако пациентката иска продължаване на лечението с антипсихотик, дозата може често да се понижава.
Неволевите движения са добре документирано нежелано събитие от арипипразол. Обаче, в дадения случай не би било подходящо той да бъде спрян напълно на този етап. По-добре би било да се понижи дозата и да се оцени дали е нужно продължително администриране за контролиране на биполярното й заболяване.
Ако пациентът има значително нарушено качество на живот, уместно е да се пробват опции за лечение на симптомите, докато трае изследването на причината. В дадения случай добавянето на алпразолам би било разумно, тъй като има доказателство, че бензодиазепините могат да имат ползотворни ефекти при КД.
Резултатите от изследането показват нормални резултати от ЯМР, серулопразминът е в нормални граници, функцията на щитовидната жлеза е нормална и нивото на литий е 0.6 mmol/L (в терапевтичните норми).
Въпрос:
Като се има предвид анамнезата на пациентката, резултатите от изследванията и клиничната проява, кое вероятно е най-вярното твърдение относно орофациалните й движения?
• Има спонтанна орофациална дискинезия
• Има орофациална КД
• Може да има ранен стадий на болестта на Хънтингтън
• Може да има лекарствено-индуциран паркинсонизъм
Верен отговор: Има орофациална КД
Връзката между появата на симптомите, временната връзка с добавяне на арипипразол и видовете движения, които пациентката извършва, правят вероятна диагнозата КД.
Характеристики на КД:
КД е хронично, понякога необратимо състояние, свързвано с дългосрочна употреба на невролептици. Проявява се като абнормни, неволеви, повтарящи се и стереотипни движения, класически в орофациалната област. Честите симптоми включват мляскане с устни, изплезване на език и дъвкателни движения (Табл.3). Могат да минат години докато КД се прояви, но понякога е видима в рамките на месеци от започване на приема на невролептичен агент. Въпреки, че движенията най-често се наблюдават в областта на устата, бузите, езика и челюстта, те могат да се проявят във всяка част на тялото, вкл. горни крайници, долни крайници и торс. Тежката форма на КД може да засегне ларинкса и диафрагмата, а това може да е животозастрашаващо.
Фиг 1. Късни синдроми
Класическа късна дискенезия – Изолирана или предоминантна оро-буко-лингвална дискинезия/стереотип/
Късен стереотип – Привидно целенасочени, повтарящи се и координирани движения на крайниците или торса /ако е засегнато предимно лицето, се обмисля класическа КД/
Късна дистония – Фокална, сегментна или генерализирана дистония /класически черти са ретроколис, опистотонично положение на торса, екстензия на ръцете/
Късна акатизия – Чувство на безпокойство, неспособност за стоене неподвижно, силно вътрешно чувство за движение
Късни тикове /късен туретизъм/ – Клинично неразличими от тиковете при синдрома на Турет, но доста по-голяма възраст на начало
Късен тремор – Постурален, кинетичен тремор и тремор при покой /обичайно висока амплитуда и ниска честота/
Късен миоклонус – Изявени постурални миоклонусови резки движения в горните крайници
Късна хорея – Обикновено придружава класическата КД при възрастни пациенти
Късен паркисонизъм – Тремор при покой, брадикинезия, скованост, траеща обикновено месеци/години след спиране на допамин рецептор- блокиращите агенти; нормална допаминова транспортер компютърна томография с единична фотонна емисия
Оттегляне на внезапен синдром – Генерализирана хорея /липса или минимално засягане на орално-букалната, лингвална област/ при деца след рязко спиране на допамин рецептор-блокиращите агенти;
самоограничаващо състояние
Невролептичен злокачествен синдром – Температура, скованост, промяна в менталния статус, хипертермия, повишени нива на креатин киназа, левкоцити
Късна болка – Хронични болезнени орални и генитални усещания
Различните късни синдроми имат различни клинични изяви и обстойният неврологичен преглед е ключов фактор за подходящото идентифициране на синдрома.
Механизмът на действие за по-старите „типични“ антипсихотици като хлорпромазин и халоперидол е първоначално селективна блокада на допаминовите рецептори. АВП се описват като „атипични“, защото първоначалният механизъм на действие е селективна блокада на серотониновите рецептори. Очаквало се е с повишената употреба на АВП да намалее разпространението на КД. Обаче, съобщеното разпространение на КД прогресивно е нараствало, поради увеличен брой рецепти.
КД е трудна за лечение и може да бъде необратима. С времето, излагането на допаминови блокери може да доведе до постепенно развитие на необратима хиперсензитивност в мозъчните допаминови рецептори, развитие на КД и понякога до значителна когнитивна дисфункция. Пациенти с шизофрения и КД съобщават за 12.3% по-ниско качество на живот, отколкото индивиди без нежелани събития. Пациенти с тежка форма на КД съобщават за прогресивен спад в качеството на живот и това е особено вярно за хора в напреднала възраст, при които КД се развива по-бързо и е по-вероятно да бъде необратима. Като крайност, КД може да доведе до негодност, тъй като може да навреди на храненето, дишането, говора и движенията.
Предишен прием на друг типичен антипсихолитик (в случая на пациентката халоперидол) прави по-малко вероятно развитието на КД. Ако пациент развие КД и провокиращото лекарство продължи да се прилага в пълната си дозировка, шансът за ремисия намалява колкото по-дълго лекарството се прилага.
Дозата арипипразол на пациентката е намалена до 5 mg два пъти дневно и тя започва да приема алпразолам 1 mg веднъж дневно. Назначена й е проследяваща визита след 1 месец. Обаче, след 2 седмици тя се обажда в кабинета много притеснена. Казва, че лицевите й движения са станали по-изявени и все още има затруднения в говора.
Въпрос:
Кое е най-вероятното обяснение за влошаване състоянието на пациентката?
• Има друго съществено заболяване, причиняващо орофациални движения
• Има соматизирано смущение
• Резултатът от понижената доза арипипразол се изразява във временни влошени симптоми
• При пациентката се получава нежелано събитие от алпразолам
Верен отговор: Резултатът от понижената доза арипипразол се изразява във временни влошени симптоми
Когато антипсихотиците са причина за КД, понижената доза може временно да увеличи симптомите.
Влошаване на КД
Един от предложените механизми за КД е допаминергична свръхсензитивност на допаминовине рецептори на корпус стриатум. При продължаване приложението на допамин-блокиращи агенти симптомите на КД могат да се маскират частично. След като се понижи дозата, движенията могат да се влошат. При някои пациенти орофациалните движения могат да се появят само при спиране на допамин-блокиращите агенти. Този феномен се нарича дискинезия, ако трае повече от 3 месеца след спиране на лекарството. Ярък пример е отпадането на неочакван синдром, който може да се развие при деца, при които спирането на допамин-блокиращия агент става внезапно след продължителен прием. Тези деца могат да развият генерализирана хорея, която отслабва в рамките на 3 месеца.
Пациентката бива отново уверявана, че влошаването на симмптомите й може да е временно. Обаче, при проследяване по телефона седмица по-късно се оказва, че симмптомите й са непроменени. При назначената визита след 1 месец тя съобщава, че не се чувства по-добре и лекарят наблюдава и орофациални движения и тремор.
Въпрос:
Коя е следващата най-подходяща стъпка що се отнася до симптомите на пациентката?
• Лечение с валбеназин или деутетрабеназин
• Лечение с бензтропин
• Лечение с валпроева киселина
• Повишение на дозата арипипразол
Верен отговор: Лечение с валбеназин или деутетрабеназин
Валбеназин и деутетрабеназин са одобрени от Американската агенция за лекарствата и храните (FDA) за лечение та КД. Премахването на арипипразола не е опция, защото литият самостоятелно не могъл да контролира нейното биполярно разстройство. Също така, понижението на арипипразол е влошило орофациалните движения, които пречат на нейните функции и са неудобни. Много лекари биха лекували с тетрабеназин, но той не е одобрен от FDA за КД.
Лечение на КД
Лекарствата, изчерпващи допамина често се употребяват за лечение на орофациална КД.
В рандомизирано проучване, фаза 3 на пациенти с КД, повечето от които са били с шизофрения и са взимали типични или атипични антипсихотици, им е било назначено 40 или 80 mg дневно валбеназин или плацебо на случаен принцип. След 6 седмици пациентите, приемащи доза 80-mg са подобрили значително резултатите в групата със САНД в сравнение с групата с плацебо (P <.001). В групата пациенти, приемащи доза 40 mg е имало не толково впечатляващо подобрение в групата със САНД, но все още подобрението е било по-голямо от това в контролната група (P =.002). Нежеланите събития са включвали сънливост и продължение на QT интервала. Валбеназин е бил първото одобрено лекарство за КД.
Деутетрабеназин е най-скорошната одобрена опция за лечение на КД. Деутетрабеназин е високо селективен везикуларен моноамин транспортер 2 (ВМАТ2) инхибитор, съдържащ деутерий, природно срещаща се, нетоксична форма на водорода. Одобрението на FDA се е основавало на резултати от 2 рандомизирани, двойно-слепи, плацебо-контролирани проучвания, които са оценявали ефикасността и безопасността на деутетрабеназин за понижаване тежестта на абнормните неволеви движения, свързани с КД.
Тетрабеназин сам по себе си е агент, изчерпващ допамина, който инхибира ВМАТ2, който е включен в поемането на моноамина от пресинаптичните мехурчета. Следователно, ВМАТ2 инхибиторите изчерпват нервотрансмитерния запас в централната нервна система.
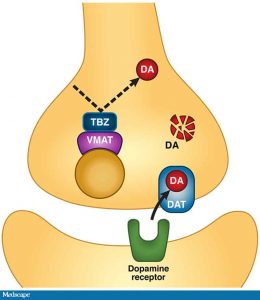
Тетрабеназин е одобрен в някои страни за лечение на КД, но в САЩ е одобрен само за лечение на хорея, свързана с болестта на Хънтингън, а не на ТД.
В анализа на данните от 10 ретроспективни проучвания, 71% от 1142 пациенти са имали изявено, отлично или непълно подобрение на симптомите на КД при употребата на тетрабеназин. Данните от 16 открити проучвания показват, че 77 от 88 пациенти с КД са отговорили на тетрабеназин. В проучване с 448 пациенти с нарушения на хиперкинетичните движения, включително и КД, данните са показали дългосрочна ефикасност и безопасност на тетрабеназин, с релапс на симптомите при 70% от популацията в проучването когато тетрабеназин е бил спрян. Нежеланите събития с тетрабеназин варират и са дозозависими и най-често включват сънливост (30%) и паркинсонизъм (27%). Депресията и повишеният риск от самоубийство са най-крайните нежелани лекарствени реакции.
Въпреки, че точният механизъм на валбеназин и деутетрабеназин е неизвестен, смята се, че те действат като понижават стимулирането на свръхсензитивените допаминови рецептори чрез нарушаване натрупването на допамин, водещо до съответно изчерпване. Това може да помогне за намаляване честотата и тежестта на неволните движения, свързани с КД. Разликата между тях е, че валбеназин се превърща в метаболити без прицелни афинитети, докато болшинството от циркулиращите метаболити от деутетрабеназин са обратими инхибитори на ВМАТ2, водещи до понижено поемане на моноамини в синаптичните везикулии и изчерпване на моноаминовите запаси.
Пациентката започва лечение с валбеназин 40 mg веднъж дневно. Скоро дозата е повишена до 80 mg на ден.
Лечение на КД
Препоръчителната стартова доза валбеназин е 40 mg веднъж дневно. След 1 седмица дозата трябва да се увеличи до препоръчаната таргетна доза от 80 mg веднъж дневно. Валбеназин може да се приема с или без храна. Препоръчаната доза при пациенти с умерено до тежко чернодробно увреждане е 40 mg веднъж дневно. Най-честото нежелано събитие, свързано с лечението е сънливост.
Анализът на данни от 3 клинични проучвания от сборен дългосрочен прием на валбеназин показва слаба поява на екстрапирамидни симптоми, свързани с лечението.
Заключение
При следващата си визита, пациентката има значително намаление на орофациалните движения. Тя съобщава, че се чувства по-добре и е по-уверена в способността си да говори и да се храни.






