Брой 8/2009
Д-р Родина Несторова
ревматолог, секретар на Българското медщинско дружество по остеопороза и остеоартроза
в секи общопрактикуващ лекар и специалист в областта на остеопорозата ежедневно среща пациенти с остеопения. Не всеки от тях обаче развива впоследствие остеопороза. Но в доста случаи остеопенията е първата крачка към остеопорозата и свързаните с нея фрактури. Нещо повече-зад остеопения, „измерена само в цифри“ и несъобразена с рисковите фактори, може да се крие остеопороза.
Кога решаваме, че е налице остеопения, кaквo е нашето поведение и трябва ли да се назначава лечение това са въпроси, конто имат различен отговор при всеки отделен пациент.
Какво е остеопения и как се доказва ?
Остеопенията е дефинирана през 1992 г. от СЗО като състояние на понижена костна минерална плътност, с T-score между (-1,0) и (-2,5), определен чрез DXA (двойно-енергийна рентгенова абсорбциометрия).
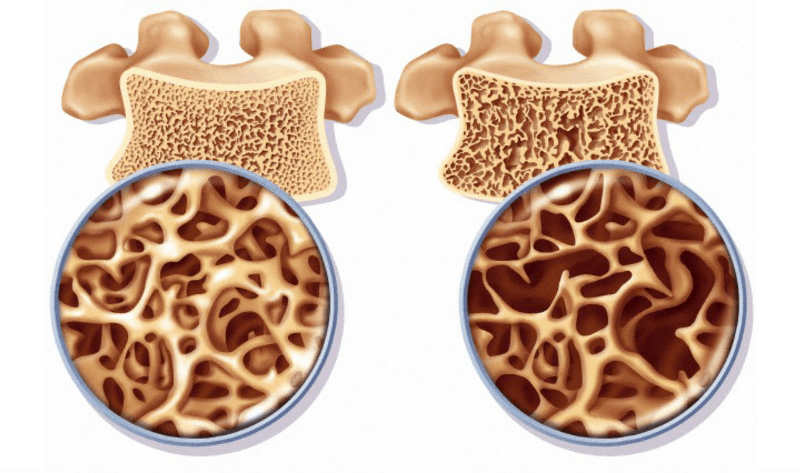
Ето как изглеждат трите възможности за костта според Тscore стойностите за здрава, остеопенична и остеопоротична кост.
Изследвания се извършват и с портативни апарати, конто могат да бъдат два варианта:
1. Количествен ултразвук (измерването се прави на радиус, тибия, пета, фаланга);
2. DXA на пета, дистален радиус, пръсти на ръката (периферна DXA).
Количественият ултразвук на петна кост и дистален радиус е средство за оценка на фрактурния риск и подбор на кандидатите за централна DXA (за измерване на КМП на прешлени и бедрена шийка).
Това означава, че той не може да се използва за диагностика на остеопорозата, но се препоръчва като средство за първичен скрининг.
При количествения ултразвук на костите T-score няма диагностично значение, а е показател за степента на фрактурния риск.
Каква е честотата на пациентите с остеопения?
Около 40% от жените над 50-годишна възраст са с остеопения.
Мащабно проучване в България от 1999 г., обхващащо вв69 българки на възраст от 20 до в7 години, показва, че 2в,в % са с остеопения, а 15,16% с остеопороза. въз основа на тези данни се стига до извода, че общо в20 000 българки са с повишен риск от остеопорозни счупвания, от конто 504 55в са с остеопения и 3174в3 с остеопороза.
Точни данни за разпространението на ниска костна маса сред българските мъже засега липсват. Предполага се, че от остеопороза боледуват около 160 000.
По-нови данни за КМП на лумбалните прешлени и проксималния фемур показват още по-обезпокояваща честота на остеопения и остеопороза (над 1 милион българи с ниска костна маса).
Реална статистика се очаква от провеждащото се национално епидемиологично проучване по програмата на М3 за ограничаване на остеопорозата в България.
Проблемът е в костната загуба и свързаното с нея повишаване на фрактурния риск.
Пикът на костна загуба е през първите 3-5 години след менопауза та. Повишената костна загуба води до намаление на костната минерална плътност, което повишава фрактурния риск. Според проучване, публикувано в Journal of the American Medical Association през 2001 г., 50-годишните бели жени с T-score (-1,0) имат 16% риск от бедрена фрактура, при T-score (-2,0) рискът е 27 %, а при T-score (-2,5) рискът става 33 %.
Кои са рисковите фактори за остеопения?
Измерване на КМП се препоръчва при тези, които имат поне един голям или два малки рискови фактора.
Показания за измерване на КМП:
1. всички жени >65-годишна възраст, независимо от рисковите фактори.
2. всички постменопаузални жени под 65-годишна възраст, които имат поне един рисков фактор за остеопороза, различен от естествената менопауза.
3. Мъже >70-годишна възраст.
4. всички възрастни, конто са получили счупвания при минимална травма.
5. всички лща със заболявания, причиняващи вторична остеопороза.
6. всички лща, приемащи медикаменту, причиняващи вторична остеопороза или повишена костна загуба, например глкжокортикоиди в доза >7,5 преднизон дневно за период над 3 месеца, супресионни дози щитовидни хормони, антиконвулсанти, хипнотщи.
7. всички жени, които смятат да провеждат фармакологично лечение.
8. всички жени, които провеждат фармакологично лечение, с
Големи (съществени) рискови фактори
Малки рискови фактори
• възраст > 65 години
• Ревматоиден артрит
• вертебрална компресионна фрактура
• Анамнеза за клинично проявен хипертиреоидизъм
• фрактура след 40-годишна възраст
• Продължително противогърчово лечение
• Семейна анамнеза за остеопоротична фрактура (особено фрактура на бедро при майката)
• Снижен прием на калций с храната (виж раздела за хранене)
• Системно глкжокортикоидно лечение с продължителност над 3 месеца
• Пушач
• Синдром на малабсорбция
• Прекомерна употреба на алкохол
• Първичен хиперпаратироидизъм
• Прекомерна употреба на кофеин (виж раздела за хранене)
• Склонност към падане
• Тегло < 57 кг
• Остеопения, видима на рентгенография
• Загуба на тегло > 10% от теглото на възраст 25 години
• Хипогонадизъм
• Продължително лечение с хепарин
• Ранна менопауза (преди 45 години)
9. Нелекувани лща, при които установяването на повишена костна загуба би улеснило вземането на решение за започване на лечение.
Възможно ли е при пациенти с остеопороза и дори с остеопоротични фрактури резултатът от остеодензитометрията на прешлените да показба T-score в гранщите на остеопения?
Да, възможно е при три основни случая. При първия е налще неправилно провеждане на изследването (грешки от страна на изследващия или от страна на апарата). втората възможност за разминаване е при пациенти с поредни фрактури на лумбалните прешлени. Тук препоръчваме остеодензитометрия (ОДМ) на бедрената шийка, което е „златен стандарт“ за диагноза на остеопороза. Третият случай е най-често срещан това са пациенти със спондилартроза (дегенеративните промени на гръбнака влияят върху стойностите на КМП). Решението тук е или измерване на лумбалните прешлени в латерална проекция (вариант на DXA изследване), или DXA на бедрената шийка.
Какво да предприемем при остеопения?
Двигателният и диетичният режим са от съществено значение. Млечно-рибната диета, придружена с изобилие от плодове и зеленчуци, както и достатъчно протеини (месо, варива) осигурява прием на необходимите минерали и витамини.
При пациенти с остеопения и преживяни фрактури е задължителна консултацията със специалист, с оглед започване на лечение. Същото се отнася и за пациенти с остеопения и наличие на рискови фактори за остеопороза и фрактури.
Днес в профилактиката на остеопорозата се залага и на природните продукти.
Един от тях е OSTEOBOR Forte, който е лабораторно и клинично тестван за чистота и терапевтични качества продукт.
OSTEOBOR Forte е балансирана комбинация от вещества, която предотвратява костната загуба, възстановява костните минерали и микроструктура и повишава костната плътност
Калцият е най-важният минерал на костта 99 % от него се намира в костта. в периода между найранното детство и навършването на пълнолетие в скелета се инкорпорират повече от 1000 грама калций. Допълнителният прием на калций повишава костната маса. Също така калциевата суплементация намалява риска от вертебрални, невертебрални и бедрени фрактури.
Средните дневни нужди са 1000 1500 мг. Екскретира се през бъбреците.
Калциев прием до 2500 мг на ден не представлява риск за поява на хиперкалциурия или нефролитиаза. При лща с нарушена бъбречна функция следва да се избягва прекалената субституция с калций (>2500 тд дневно).
Калциевият карбонат в една капсула OSTEOBOR Forte е в количество 650 мг и представлява лесно усвоима форма на калция.
При прием на разнообразна жрана се набавят около 3в0 тд елементарен калций на ден.
Две капсули Osteobor Forte дневно в комбинация с храната осигуряват покриване на дневните нужди от калций.
витамин D, наречен още „слънчев витамин“, е важен за усвояването на калция от храната. Статистиката показва, че 60% от жените в менопауза и 97 % от преживелите фрактури имат дефицит на витамин D.
витамин D повишава резорбцията на калция, необходим е за усвояване на фосфора, повишава костната минерална плътност, тонизира и укрепва скелетната мускулатура.
Препоръчваният прием на витамин D от всички източници (цялата храна заедно с хранителните добавки) е следният:
А) Мъже и жени под 65 години 400-в00 IU (10-20 цд) дневно;
Б) Мъже и жени над 65 години — в00-1200 IU (20-30 цд) дневно.
В една капсула OSTEOBOR Forte има 200 Ш витамин О (5 микрограма), което означава, че 2 капсули дневно осигуряват необходимите нужди от този витамин.
Други въздействия на витамин D:
♦ върху простата, гърда, дебело черво превенция на канцерогенеза;
♦ регулация на артериалното налягане;
♦ регулация на инсулиновата продукция превенция на захарен диабет тип I;
♦ регулация на имунната функция превенция на автоимунни заболявания.
Според консенсуса, приет на Европейския конгрес по здаравни и икономически аспекти на остеопорозата и остеоартрозата (ЕССЕО) 2007 г., допълнителният прием само на витамин в е недостатъчен за редуциране на риска от бедрени фрактури. Комбинацията от калций и витамин D намалява риска от бедрени фрактури с 2в % и от други невертебрални фрактури с 23 % в сравнение с приема само на витамин D.
Допълнителен прием на калций и витамин D се препоръчва при Ясени с повишен риск от остеопороза, при Ясени с остеопения и при Ясени с остеопороза.
В OSTEOBOR Forte има и други природни активни съставки, които действат синергично в посока поддържане и възстановяване на костното здраве:
L-лизин е незаменима аминокиселина, която понижава резорбцията и намалява екскрецията на калция. Спомага за образуването на колаген и възстановяването на тъканите. Недостигът й повишава риска от бъбречно-каменна болест.
витамин С е необходим за синтеза на костния колаген. Повишава активността на алкалната фосфатаза, която е маркер на костното образуване.
Метилсулфонилметанът (МСМ) също е важен за образуването на колаген. Освен това той има противоболков и противовъзпалителен ефект.
Екстрактът от Equisetaceae съдържа голямо количество силиций, подпомагащ възстановяването на костната тъкан (на съединителната тъкан като цяло) и играе роля в правилната минерализация на костите.
Заедно с цинка, магнезия, бора и пиридоксина той е необходим за усвояването на калция. Цинкът и магнезият участват в процеса на минерализация.
Иприфлавон е синтетичен дериват на растителните иприфлавони. Открит в края на 60-те години, той е предпочитано природно вещество, защото доказано възстановява костната плътност и минерализация. Ефектът му е подобен на хормоно-заместителната терапия, но без да се наблюдават страничните й ефекти. Стимулира остеобластите и потиска остеокластите. Повишава производството на калцитонин. Потенцира ефекта на бифосфонатите и хормоно-заместителната терапия.
OSTEOBOR Forte е уникална комбинация от оптимално подбрани и клинично тествани природни съставки с еднопосочно действие към възстановяване и поддържане на костното здраве. Благодарение на балансирания си състав вече няколко години и в България OSTEOBOR Forte ефективно се използва в профилактиката на остеопорозата от специалистите и семейните лекари.
Назначава се при остеопения в целогодишен курс, а също и в комплексното лечение на остеопорозата като допълнение към лекарствения препарат. Тъй като OSTEOBOR Forte е изцяло природен продукт, той
няма странични действия. Прилага се продължително време (години).
Приемът е 2 капсули дневно по време на хранене.
Предимства на OSTEOBOR Forte
♦ подходящ при комбиниран дефщит на пациенти над 1в-годишна възраст;
♦ увеличава чревната резорбция на калций;
♦ увеличава бъбречната реабсорбция на калций;
♦ улеснява фиксацията на калций в костта;
♦ подобрява мускулната функция чрез повишаване на мускулния тонус, с което намалява склонността към падане, а оттам и риска от фрактури;
♦ стимулира остеобластите и потиска остеокластите, съдейства за правилната минерализация на костта;
♦ повишава производството на калцитонин;
♦ има изключително добър профил на безопасност.
Подходящи за OSTEOBOR Forte саг
♦ жени и мъже над 18-годишна възраст с повишен риск от остеопороза;
♦ жени и мъже с остеопения;
♦ жени и мъже с остеопороза (като съпътстващо лечение към базисното).
Предотвратяването на остеопорозата е най-правилната стратегия, при това на многократно по-ниска цена, отколкото лечението й.
Приложението на OSTEOBOR Forte при остеопения е един съвременен и доказано ефективен подход в превенцията на тихата епидемия.
Библиография:
1. БДЕ. Препоръки за добра клинично практика по остеопороза, 2004 г.
2. Борисова, А.-М. Остеопороза, София 2003 г.
3. Борисова, А.-М. Правила за добро клинично практика, София, 2000 г.
4. Боянов, М., А. Шинков, Р. Несторова. възпроизводимост на резултатите при рентгеновота остеодензитометрия и количествения ултрозвук резултоти от клинично то практика, Рентгенология и радиология, 2005
5. Боянов, М. Рентгенова остеодензитометрия и количествен ултрозвук но костите в проктикото но клинщиста доц. Михаил Боянов, изд. ЦМБ, 2006 г.
6. МфО. Консенсус за допълнителен прием но калций и Bum. D (Европейски конгрес по здравни и икономически аспекти на остеопороза и остеоартроза, Порто 2007
г)
7. Стоилов, Р, Остеопороза. Методично ръководство за общопроктикуващите лекари и медщинските сестри, 1999 г.
в. Шахид, А., П. Савова, Природните продукти в борбо с „тихата епидемия“ остеопорозата, cn. GP News
9. Шейтанов, Й., Остеопороза, 2000 г.
21






