Брой 2/2012
Доц. д-р Е. Христакиева, д-р В. Тодева, д-р Д. Ганчева
В Клиниката по кожни и венерически болести в Стара Загора се проведе изследване на медицински персонал за изявата и причините за развитие на екземи на ръцете. Проведените тестове се финансираха по научен проект към Медицинския факултет на Тракийския университет и се извършиха под ръководството на доц. д-р Евгения Христакиева и с участието на д-р Виолина Тодева и Десислава Ганчева.
Безплатни прегледи и изследвания в момента протичат и при хора, работещи в други рискови сектори за възникване на екзема на ръцете, каквито са фризьори, козметици, маникюристи, масажисти.
Хора, работещи като фризьори, козметици, маникюристи, масажисти, в електро- и машинната индустрия и имащи оплаквания от поява на екзема, биха могли да бъдат безплатно прегледани и тестувани.
За контакт на тел. 042-664-445 между 8.30 и 13.30
Контактният дерматит (екзема) е най-честото професионално кожно заболяване. Една от петте категории с най-висок риск за развитие на професионални заболявания са медицинските работници. От професионалните кожни заболявания при медицински персонал преобладават иритативните и/или алергични контактни дерматити и контактната уртикария към латекс.
Контактните дерматити се предизвикват от контакт на кожата с вещества от физическо, химическо и биологично естество.
Иритативният дерматит се причинява от директното, токсично въздействие на различни химични вещества на мястото на контакт. Кожните промени се развиват веднага след действието на агента и зависят от концентрацията и продължителността на въздействието на химичното вещество. Болестните изменения са зачервяване, оток, на по-късен етап загрубяване на кожата.
Алергичният контактен дерматит възниква на мястото на повторен контакт на кожата с алерген (главно химически вещества) и се развива по типа на алергичните реакции от забавен тип свръхчуствителност. Характерно за него е, че се наблюдава само при някои от лицата, които са в контакт, дори и с малки количества от алергена. Кожните промени са зачервяване, оток, мехури, секреция, които може да се появят дори и извън мястото на директното въздействие на химичното вещество. Най-често се засягат ръцете и лицето.
Фактори, които улесняват развитието на контактна екзема при определени лица, са наличие на други кожни проблеми, като атопичен дерматит и псориазис. Честото миене на ръцете също нарушава кожната бариера и води до по-голямата честота на екземите при жени (майчинство, домакинска работа).
Развитието на екзема при пациентите често е придружено от силен сърбеж, психоемоционален дискомфорт и невъзможност нормално да се извършват работните и домашните задължения. С цел да се избегнат неправилната диагноза и продължаващо излагане на увреждащи фактори е необходимо разширяване на изследванията в търсене на причините, предизвикали иритативните или алергичните реакции.
За прецизното установяване на причинителя на контактните дерматити и разграничаването на реакциите на иритация от алергичните се използва Patch test. Най-разпространено е използването на Стандартната европейска серия, която съдържа най-често срещаните 28 алергена.
Patch test се провежда чрез поставяне на алерген в специални камерки, които се залепят върху кожата (най-често на гърба). На пациента се разяснява да не мокри тестувания участък. Отчитането се осъществява на 2-рия и 3-тия ден (48-ия и 72-рия час) по скалата на Wilkinson et all.
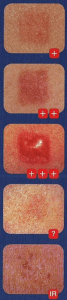
Интерпретация на скалата:
+ слабо позитивна реакция
++ позитивна реакция
+++ силно позитивна реакция
?+ съмнителна реакция (наличие на еритем без инфилтрат)
IR иритативна реакция
Отрицателният резултат е без промени по кожата.
При отчитане на резултатите трябва да се имат предвид евентуално фалшиво положителни или фалшиво отрицателни реакции.
Patch test не се провежда при данни за:
прием на системни кортикостероиди и/или антихистамини, локална стероидна терапия поне 2 седмици преди провеждане на тестуването,
активно излагане на слънчева светлина поне 4 седмици преди провеждане на тестуването
активно възпалително кожно заболяване като екзема, акне, бактериална инфекция и съмнение за малигнен процес в областта на гърба.
Прицелните групи в проучването бяха активно издирвани чрез срещи по работни места в различни лечебно-диагностични структури в Стара Загора, медийна и на хартиен носител разпространена информация за риска и спецификата на алергичните кожни заболявания при медицински персонал, както и по време на втората национална кампания „Диагностика и профилактика на кожните алергични заболявания“.
В периода от септември 2010 до септември 2011 г. в кожен кабинет на ККВБ Стара Загора проведохме скрининг на медицински персонал с оплаквания от дерматологични заболявания. Прегледахме общо 71 пациенти на възраст от 22 до 60 години.
При 48 медицински работници с анамнестични и/или клинични данни за иритативен или алергичен контактен дерматит проведохме епикутанно тестуване със стандартна европейска серия и допълнителни алергени: хлорхексидин диклюконат и хлорхексидин диацетат. От изследваните пациенти 44 са жени и 4 мъже.
Тестуваните пациенти разделихме в три групи: 1-ва група от медицински сестри, 2-ра група от лекари хуманна и ветеринарна медицина, стоматолози и фармацевти, 3-та група от санитари, лаборанти и кинезитерапевти.
От епикутанно тестуваните 48 пациенти отчетохме иритативни и положителни алергични реакции при 30 лица. Общият брой отчетени положителни реакции е 40 поради наличие на лица, реагирали с положителна реакция към повече от един алерген (фиг. 1).
Фиг. 1. Отчетени реакции при епикутанно тестуване
И в трите групи най-голяма е честотата на положителните алергични реакции към никелов сулфат, следвани от калиев бихромат. Останалите алергични реакции са към кобалтов хлорид, тиурам микс, балсам на перу, кватерниум, меркаптобензотиазол, меркаптомикс, 4-парафенилендиамин, бензокаин, лирал, фрагранс микс и парфюм микс (фиг. 2).
Фиг. 2. Разпределение на броя на положителните алергични реакции по алергени
Никел се среща в метални сплави, съставящи някои бижута, верижки на часовници, катарами, зъбни протези, рамки за очила, медицински инструментариум, кухненски пособия, пигмент в кафявия на цвят макиаж, както и в някои храни – броколи, фъстъци, шоколад.
Отчетохме връзка между изявата на алергичен контактен дерматит и въздействие на фактори от професионалната среда при трима пациенти, работещи в операционен сектор – две медицински сестри и един санитар. Двама от тях са с положителна алергична реакция към тиурам микс, а третият – към меркаптобензотиазол и меркаптомикс (фиг. 3, фиг. 4). Алергичните реакции към тиурам микс, меркаптобензотиазол, меркаптомикс и латекс може да се дължат на контакт с различни гумени и каучукови изделия като ръкавици, презервативи, силиконови изделия, ластици.
Фиг. 3. Алергичен контактен дерматит на длани, предмишници и лице при пациент (операционен сектор) с положителна алергична реакция към тиурам микс
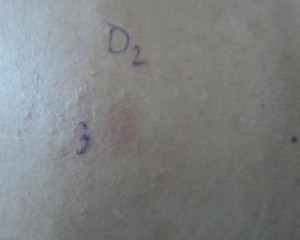
Фиг. 4. Положителни алергични реакции към тиурам микс, МБТ и меркаптомикс
При 21 пациенти проведохме Prick latex test без отчитане на положителна реакция. При 27 не се проведе изследването поради липса на съдействие от страна на пациентите.
При всеки един от участниците в проучването при попълването на индивидуален фиш и снемането на дерматологичен статус търсихме налична връзка с атопия. Само четирима от пациентите покриваха необходимия брой критерии (Hanifin and Rajka, 1980) за поставяне на диагноза атопичен дерматит. При двама от тези пациенти отчетохме положителни реакции към никел, а при останалите не наблюдавахме реакции.
Според литературни данни няма съществени различия в честотата на алергични реакции към никел между медицински специалисти и общата популация. Експозицията на различни материали, съдържащи никел, не може да бъде отхвърлен като рисков фактор при медицински работници особено в комбинация с други предразполагащи фактори, като използване на дезинфектанти, почистващи агенти, често миене на ръцете. Честотата на измиване на ръцете повече от 35 на работна смяна се отчита като един от основните фактори, влошаващи контактния дерматит.
Повишаването на използването на ръкавици в медицинския сектор през последните 10 години повишава и честотата на т. нар. rubber allergy. При rubber allergy се развива алергичен контактен дерматит и най-често се позитивират алергични реакции към тиурам микс и в по-малък процент към карба микс, меркаптобензотиазол, меркапто микс. По-висока честота на положителна алергична реакция към тиурам микс се среща при операционни сестри, хирурзи и зъболекари.
Развитието на контактен дерматит при медицинските специалисти в резултат на използването на ръкавици може да се дължи и на контактна алергия към латекс. След 1990 г. се отчита намаляване честотата на контактната свръхчувствителност към латекс в резултат от промяна в производството на ръкавици.
При професионалните заболявания ролята на профилактиката е съществена. В рамките на проучването проведохме целенасочено обучение на изследваната група и други медицински специалисти в насока превенция. Указанията бяха насочени към запознаване с основните принципи за протекция на кожата в професионалната среда:
• Измиване с хладка вода
• Сваляне на пръстените в работната среда
• Намаляване честота на употреба на дезинфектанти за ръце
• Приложение на подходящи кремове за ръце, избягване приложението на вазелин под ръкавиците
• Защита на ръцете и в домашна среда, особено за жените, които са и домакини
• Използване на подходящи ръкавици непосредствено преди работа и за възможно най-кратък период от време
• Използване на памучни подложки при работа с ръкавици повече от 20 минути
• Използване на алтернативни ръкавици: ръкавици без талк, винилови ръкавици, нитрилови ръкавици.
Контактният дерматит е заболяване с добра прогноза по отношение на общото здравословно състояние на пациента. От друга страна, не трябва да бъде подценявана
неговата значимост, тъй като много често той е причината за нарушена трудоспособност, когато работната среда е източник на агенти, причиняващи контактния дерматит. Обикновено тяхното отстраняване води до постепенно затихване на проявите на заболяването и оздравяване на пациента, при което той отново активно може да изпълнява своите работни и домашни задължения.






